Рейтинг автора
Автор статьи
Шутофедова Ксения Юрьевна
Врач-терапевт
Написано статей
578
Об авторе
Заболевания среднего уха широко распространены в педиатрической медицине. Экссудативный отит у ребенка считается довольно частым явлением. Из статистических данных известно, что такой проблемой страдают около 60% детей дошкольного возраста. Беда заключается в том, что это заболевание не сопровождается явно выраженной симптоматикой, что чревато его переходом в хроническую форму, для которой характерны серьезные проблемы со слухом, а иногда и полная глухота. Поэтому каждому заботливому родителю важно знать причины возникновения заболевания, его субъективную симптоматику, помогающую определить серьезность ситуации на ранних этапах недуга.
Что такое экссудативный отит у ребёнка
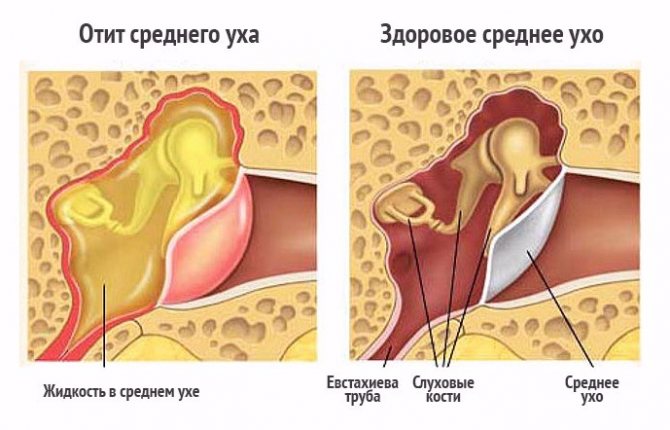
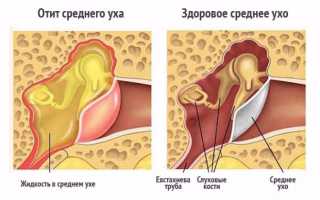
Патология органа слуха, при которой собирается экссудат (клейкая масса) в среднем ухе без воспалительного процесса, носит название «экссудативный отит». Встречается в любом возрасте, но чаще всего страдают дети.
Согласно статистике, болезнь диагностируется у 60% малышей в возрасте от 3 до 7 лет и у 10% — в подростковом возрасте. При этом у 5% детей наблюдается повторный отит в течение года.
Как правило, болевые ощущения при этом виде отита незначительные или отсутствуют полностью. Однако ребёнок ощущает заложенность в ушах, становится заметно снижение слуха.
Экссудат, скапливающийся возле барабанной перепонки, обычно жидкий, поэтому медики часто называют заболевание серозным отитом. Если болезнь переходит в хроническую фазу, а жидкость становится липкой и густой, можно встретить название «секреторный отит», «клейкое ухо», «туго-барабанный катар».
Частый и бессимптомный характер болезни приводит к запоздалому обращению к врачу или к отсутствию лечения, что провоцирует возникновение различных нарушений в работе органа слуха. У малышей патология способна вызвать не только снижение памяти и внимания, но и задержку развития.
При экссудативном отите в среднем ухе скапливается клейкая жидкость без симптомов воспаления
Отношение к согревающим процедурам
Относительно применения физиотерапевтических процедур для лечения отита у детей, мнение Комаровского Е.О. однозначно отрицательное. Объясняет он это, с одной стороны, недоказанным положительным действием данных тепловых процедур. С другой стороны, применение у ребенка таких мероприятий может вызвать реакцию, противоположную ожидаемой. В период острого гнойного отита проведение согревающих процедур противопоказано даже у взрослых пациентов.
Детям врач советует вставить в больное ухо ватную турунду или надеть шапку. Эти процедуры проводятся не в целях дополнительного согревания уха, а для его иммобилизации. Любое прикосновение к пораженному органу вызывает усиление болевого синдрома.
Классификация заболевания
Заболевание является разновидностью среднего отита, при котором поражается слизистая оболочка ушного прохода и барабанной полости с сохранением барабанной перепонки. Однако не стоит путать его с острым средним отитом, когда происходит воспаление в среднем ухе, спровоцированное инфекцией.
По длительности течения различают несколько фаз болезни:
- острая — до 3 недель;
- подострая — от 3–8;
- хроническая — более 8.
Экссудативный средний отит развивается постепенно, в виде этапов:
- начальный — происходят первичные отклонения на слизистой оболочке, когда одни клетки подменяются другими;
- секреторный — увеличивается работа бокаловидных клеток, которые продуцируют секрет;
- мукозный — экссудат густеет, становится вязким;
- дегенеративный — понижается секреторная функция, происходит слипание структур. В этот период могут выявиться различные фиброзные процессы: кистозные, мукоидные и адгезивные.
Патология бывает:
- односторонней — поражается одно ухо;
- двусторонней — поражаются оба уха.
В большинстве случаев специалисты диагностируют двухсторонний экссудативный отит, одностороннее воспаление бывает только в 10–12% случаев.
Хирургическое вмешательство
Могут произойти серьезные осложнения, если все методы, которые были перечислены выше не принесли положительных результатов. В таких случаях невозможно обойтись без хирургических методов очищения барабанной полости от экссудата.
Врач в индивидуальном порядке выбирает метод. Это зависит от тяжести и течения заболевания, его клинической картины.
К эффективным методам в борьбе с экссудативным отитом относятся:
- Тимпанопункция, которая характеризуется отсасыванием экссудата из больных ушей с помощью маленького прокола в барабанной перепонке.
- Тимпанотомия заключается в небольшом разрезании барабанной перепонки для того, чтобы улучшить отток экссудата из среднего уха.
- Шунтирование считается довольно неприятной и болезненной, но в то же время эффективной процедурой, поэтому для его проведения используется местный наркоз. Суть этого метода заключается в том, что в небольшой разрез барабанной перепонки вставляется специальная трубка, по которой вводятся средства, разжижающие патологическое содержимое ушей и откачивается жидкость. Ребенку, не достигшему 3-летнего возраста эту процедуру разрешается делать под общим наркозом.
Причины возникновения
Евстахиева труба у ребёнка почти в 2 раза короче, чем у взрослого, что облегчает перемещение инфекции по ней
Основной причиной серозного отита является наличие инфекции, которая попадает из носоглотки. В результате происходит закупорка евстахиевой трубы, нарушается циркуляция кислорода, создаётся вакуум в слуховом проходе.
Провоцирующими факторами возникновения заболевания являются:
- снижение иммунитета после перенесённого заболевания;
- плохая экологическая обстановка;
- частые простудные или инфекционные болезни;
- попадание воды в наружное ухо;
- воспалительные процессы в носоглотке;
- сильный отёк на фоне длительного ринита, гайморита;
- аномалии строения уха и носоглотки;
- аденоиды.
У детей патология часто развивается вследствие разрастания аденоидной ткани. В этом случае аденоиды лучше удалить.
Механизм развития болезни
По утверждению педиатров и отоларингологов, секреторный отит у ребенка развивается вследствие обструкции устья евстахиевой трубки, которое располагается в глотке. В результате нарушения воздухоносной и дренажной функции слухового канала в ушной полости резко снижается давление. Со временем в ней начинает скапливаться транссудат, что приводит к появлению новых секретирующих жидкость желез в слизистой среднего уха.
В результате скопления большого количества жидкости в ухе, нарушается проводимость слуховых косточек. При поступлении звукового сигнала в среднее ухо происходит его искажение, о чем свидетельствует значительное снижение остроты слуха у ребенка. Именно этот симптом является одним из ключевых при сборе жалоб и анамнеза для постановки точного диагноза.
При развитии секреторного отита воспалительные процессы в ухе практически отсутствуют, поэтому болевой синдром не возникает.
В этом заключается коварство ЛОР-заболевания, которое на запущенной стадии может привести к развитию глухоты.
Симптомы и признаки
Признаки серозного отита выражены слабо, что является основной причиной позднего выявления заболевания. Температура тела и общее состояние, как правило, в пределах нормы. Малыши вообще не предъявляют никаких жалоб, поэтому экссудативный средний отит обнаруживается только при осмотре у отоларинголога.
Основные признаки болезни:
- понижение слуха;
- ощущение чувства распирания или бульканья в слуховом проходе;
- треск в ухе, нарушенная слышимость своего голоса;
- шум в ушах при поворотах или наклонах головы.
На начальном этапе (острый период) возможна боль в ухе, незначительное повышение температуры. В это время экссудата ещё не наблюдается, нарушается лишь циркуляция воздуха в ушном проходе.
В подостром периоде происходит концентрация жидкости в барабанной полости и переход её в вязкую субстанцию. Больного беспокоит ослабление слуха, чувство переливания воды, тяжести в ухе.
Если болезнь запустить, постепенно она переходит в хроническую форму. Клиническая картина характеризуется развитием устойчивой тугоухости и разрушительными процессами в барабанной полости, вплоть до появления опухоли в среднем ухе.
Основным признаком серозного отита у детей является снижение слуха. Родителям следует внимательно относится к поведению ребенка, особенно, если он постоянно переспрашивает или просит увеличить громкость телевизора
Груднички или новорождённые ещё не могут рассказать о своём самочувствии, поэтому родителям следует обращать внимание на поведение малыша.
Если у ребёнка отит, то он старается спать на той стороне, где находится больное ухо, чтобы уменьшить неприятные ощущения. Грудные дети капризничают и отказываются от кормления, так как при сосании увеличивается дискомфорт. Малыш может брать только одну грудь, чтобы больная сторона оставалась в тепле. Если присутствует интоксикация, то ребёнок плохо спит, у него снижается аппетит. В некоторых случаях может наблюдаться уменьшение двигательной активности, вялость, сонливость.
Взрослым следует внимательно относиться к состоянию и поведению малыша, чтобы вовремя заметить первые признаки болезни и обратить к врачу.
Если ребёнок перенёс болезнь верхних дыхательных путей, то вероятность заболеть серозным отитом увеличивается.
Особенности отита у детей — видео
Симптоматика
Воспаление среднего уха крайне редко является самостоятельным заболеванием, особенно среди детей.
Доктор Комаровский отит у грудничка считает вторичным заболеванием. Чаще всего это результат осложнения гриппа, других ОРВИ, детских инфекционных заболеваний. Любая патология, сопровождающаяся отеком слизистой носоглотки, может привести к воспалению среднего уха.
Короткая слуховая труба, характерная для детского организма, способствует тому, что микробы и слизь из полости носа легко проникают в среднее ухо, вызывая воспаление. Сужение евстахиевой трубы достигается, помимо выработки слизи и отечности, наличием увеличенных аденоидов, сдавливающих ее извне. Это приводит к нарушению дренажной функции слуховой трубы и развитию в ней воспаления, тубоотита.
Доктор Комаровский тубоотит у детей считает тем патологическим состоянием, которое и приводит к развитию отита у ребенка. Суженная в результате патологического процесса евстахиева труба препятствует нормальному функционированию среднего уха, приводя к развитию застоя и воспаления и в барабанной полости.
Комаровский катаральный отит у детей описывает следующим образом:
- заболевание характеризуется заложенностью уха, которая может уменьшаться после зевания или проглатывания слюны;
- отмечается снижение слуха или аутофония, то есть резонанс собственного голоса в пораженном ухе.
Что касается болевого синдрома, являющегося патогномоничным признаком любого отита, то степень выраженности его может варьировать от незначительного до весьма интенсивного. Общее состояние ребенка нарушено при катаральном отите незначительно. Температурные показатели находятся в пределах субфебрильных цифр.
В том случае, если не предприняты никакие меры для улучшения дренажной функции слуховой трубы, застой в среднем ухе приводит к развитию воспалительных явлений. В барабанной полости образуется и накапливается экссудат, а катаральный отит трансформируется в экссудативный отит у ребенка. Комаровский Е.О. считает, что корректные действия, предпринятые на каждой стадии отита, могут привести к регрессу клинических проявлений и выздоровлению.
Очень важным для диагностики и назначения лечения является консультация ЛОР-врача и проводимая им отоскопия. Этот метод диагностики позволяет определить само заболевание, выяснить состояние барабанной перепонки, которая при развитии экссудативного отита вогнута, и целостность ее не нарушена. Однако специалист может определить даже уровень экссудата, образовавшегося в полости среднего уха, меняющийся, в зависимости от положения тела пациента.
Данная инструментальная диагностика важна, поскольку выбор лекарственных средств, как считают все специалисты, в том числе, и Комаровский Е.О., зависит от состояния барабанной перепонки.
Нестероидные противовоспалительные средства, некоторые антибиотики, этиловый спирт являются токсичными для слухового нерва при их местном применении в виде ушных капель.
Перфорированная барабанная перепонка является противопоказанием к использованию таких средств.
Как считает Комаровский, гнойный отит у детей развивается в том случае, если лечение было начато несвоевременно, а также имеется сопутствующая патология со стороны ЛОР-органов. В этом случае происходит загустевание слизистого экссудата в барабанной полости и трансформация его в гнойное содержимое.
Для такого течения заболевания характерна несколько иная симптоматика. Прежде всего, отмечается более выраженный болевой синдром. При значительной тяжести процесса могут отмечаться жалобы, характерные не только для воспаления среднего уха, но и внутреннего, такие как тошнота, рвота, головокружение, нарушение координации. Явления интоксикации при остром гнойном отите более выражены. Повышение температуры тела может достигать 39 градусов.
Отоскопическая картина характеризуется наличием эрозированной барабанной перепонки, выпячивающей в полость наружного слухового прохода. Спустя какое-то время может произойти самопроизвольный разрыв ее, и в просвете наружного слухового прохода появится гнойное содержимое. В таком случае говорят о перфоративной стадии в течении острого гнойного отита.
Перфорация барабанной перепонки происходит под действием усиливающегося давления гнойного содержимого. По мнению эксперта, относиться к этому нужно спокойно. В течение нескольких дней происходит рубцевание полученного отверстия, а слух в течение ближайших 2-3 месяцев возвращается в норму. Появившийся рубчик на барабанной перепонке не мешает функционированию органа слуха.
Часто эта болезнь у ребёнка возникает вследствие переохлаждения, когда различные болезнетворные микробы в организме усиливают свою активность. Нередко отит развивается как осложнение после самолечения простуды и других вирусных заболеваний, когда полностью справится с недугом не получилось.
- Сильная, нестерпимая боль в ухе. Доктор Комаровский советует легонько провести пальцем по козелку и оценить реакцию ребёнка. В отдельных случаях, чтобы спровоцировать усиление боли, может быть оказаться достаточным слегка коснуться пальцем мочки уха.
- Ребёнку становится больно глотать и даже жевать, из-за этого он отказывается от еды. Если заболел грудничок, то он может брать материнскую грудь только со стороны, противоположной больному уху.
- Проблемы со сном, вызванные сильной болью в ухе. Ребёнок становится вялым, подавленным. Чувствует себя чуть лучше, если ложится больным ухом вниз.
- Повышение температуры тела до 38–40 градусов.
- Гнойные выделения из уха, нередко в сочетании с поносом и рвотой.
- Если в наличии львиная доля названных симптомов, для родителей это повод немедленно обратиться к врачу или вызвать скорую.
Конечно, ухо может болеть и по другим причинам, показаться врачу будет совсем не лишним, особенно если речь идёт не об одном симптоме, а о сочетании нескольких. Поэтому визит к доктору будет первым и самым правильным ответом на вопрос, что делать при появлении у ребёнка признаков отита.
Хронический гнойный отит среднего уха у ребенка представляет собой хроническое гнойное воспаление уха. Левосторонний так же, как и правосторонний, вид заболевания является исключительно редким явлением, а двухсторонний тип болезни встречается очень часто.
Инфекция чаще всего развивается у грудничка, и в течение первых 6 лет жизни малыша, с пиком, который приходится на возраст 2-3 года.
Ребенок подвержен большему риску развития этой проблемы, если:
- история болезни пациента включает в себя не один рецидив данного недуга, а несколько;
- у больного есть старшие братья или сестры;
- родители водят малыша в детские центры развлечений или садики.
Описание истории болезни во время посещения врача, обязательно необходимо также дополнить информацией о том, сколько лечится чаще всего каждый повторяющийся случай этого заболевания у малыша. Это также важно для того, чтобы удалось ликвидировать угрозу развития новых эпизодов недуга. Это и поможет выяснить, что потребуется делать для того, чтобы лечение проблемы проходило быстро. Частые повторения этого заболевания могут повлечь за собой нарушение слуха, инвалидность.
Острый гнойный средний отит в большинстве случаев можно быстро определить, поскольку его симптомы в основном представлены тем, что выделяется гной из уха (это демонстрирует видео), повышается температура.
Тем не менее, во многих случаях, отзывы родителей свидетельствуют о том, что им бывает тяжело самостоятельно без специализированной медицинской помощи отличить негнойный тип болезни от симптоматики, проявляющейся при гнойном. И тот, и другой почти никогда не протекают без температуры.
При гнойном отите выделения могут иметь и слизисто-желтый вид, и быть с кровью. Поэтому эти и другие симптомы, и лечение предполагают незамедлительное и грамотное, иначе будет происходить изъязвление и разрушение эпителиальной выстилки. Формирующиеся гранулемы могут превратиться в полипы в ухе. Этот процесс может продолжаться, разрушая окружающие структуры, и приводя к различным осложнениям.
Стоит также учитывать, что ни один лор не посоветует устранять гнойное воспаление у ребенка (показанное на фото) народными средствами, поскольку это может повлечь за собой серьезные негативные последствия.
Как облегчить его неприятные симптомы?
Не хотелось бы слишком пугать счастливых молодых родителей, умиленно любующихся долгожданным сынишкой или дочкой, но они должны знать, что, пока ребенок вырастет, диагноз «острый средний отит» (воспаление среднего уха) им придется услышать от детского врача не один раз. Почему отит — болезнь, в основном, детская?
Среднее ухо — маленькая полость, которая снаружи, со стороны слухового прохода, закрыта барабанной перепонкой. Оно нуждается в постоянной вентиляции, которая осуществляется благодаря соединению с полостью глотки — евстахиеву (слуховую) трубу. Этот орган служит для того, чтобы давление воздуха по обе стороны барабанной перепонки было одинаковым. У детей этот орган короче, но шире, чем у взрослых. Поэтому вирусам или бактериям легче проникнуть из полости рта и носа к уху.
Чаще всего болезненный процесс начинается с вирусной инфекции, при которой поражаются верхние дыхательные пути (простуды, ангины или какой-нибудь детской вирусной болезни, например, кори). Вирусы, повреждая слизистые оболочки полости рта, глотки и носа, прокладывают дорогу бактериям, которые и вызывают воспаление в ухе.
Другая распространенная причина — аденоиды, представляющие собой разрастания глоточных миндалин, которые сужают выход слуховой (евстахиевой) трубы к носоглотке. При попадании инфекции они сильно набухают и затрудняют регулярную вентиляцию среднего уха.
Воспаление идет из носоглотки по евстахиевым трубам и переносится в барабанную полость (пространство за барабанной перепонкой, где располагаются слуховые косточки), там скапливается тканевая жидкость, которая не находит выхода. Часто образуется гной. Гнойный секрет может так сильно давить на барабанную перепонку, что она прорывается. В этом случае ребенок чувствует острую колющую или пульсирующую боль в ухе.
Диагностика серозного среднего отита
Диагностирует экссудативный отит только отоларинголог. Для этого проводится опрос о перенесённых заболеваниях, а также осмотр среднего уха с помощью специальных инструментов (отоскопия). При обследовании доктор может выявить любые видоизменения барабанной перепонки, наличие экссудата и пузырьков в ушной полости, деформацию слуховой косточки.
Дополнительными методами инструментальной диагностики являются:
- Тимпанометрия. Измерение степени подвижности барабанной перепонки и вентиляционной функции слуховой трубы путём создания давления в слуховом проходе. В комплексе с другими способами диагностики по тимпанометрии судят о чувствительности слуха.
- Аудиометрия. Исследование уровня слуха и восприятия звуков различной высоты. Метод позволяет выявить поражение слухового аппарата даже у самых маленьких пациентов.
- Рентгенография. Помогает определить клеточную патологию.
- Компьютерная томография височных костей. Выполняют при рецидиве болезни или затруднении в постановке диагноза. Таким способом определяют состояние слизистой оболочки, слухового прохода, полостей среднего уха.
С помощью мягких и жёстких эндоскопов (приборов для осмотра уха) исследуют глоточную часть евстахиевой трубы и слуховых труб для определения вентиляционных функций, характера поражения и уточнения поставленного диагноза.
Отоларинголог при отоскопии может выявить деформацию в структуре барабанной перепонки
При повреждении слуховых косточек, нарушении функций евстахиевой трубы, снижении слухового восприятия, подозрении на отосклероз (аномальное разрастание костной ткани) проводят дифференциальную диагностику методом мультичастотной тимпанометрии.
В некоторых случаях необходимо различить серозный отит с порывом цепи слуховых косточек и опухолью в барабанной полости. Для этого проводят рентгенограмму и тимпанограмму.
Физиотерапия
Физиотерапевтические процедуры назначаются для того, чтобы быстрее восстановить дренажную функцию слуховых труб, удалить жидкость из полости среднего уха и предупредить гнойное инфицирование. Для этого назначаются такие методы:
- электрофорез;
- ультразвук;
- магнито- и лазерная терапия.
Одним из самых распространенных физиотерапевтических методов считается продувание слуховых труб по Политцеру. Для ее выполнения требуется квалифицированный врач. В одну ноздрю ребенка необходимо вставить наконечник баллона из резины. В это время вторая ноздря должна быть закрытой. Врач называет малышу определенные слова, которые он должен повторить. В это время после сжимания доктором баллона воздух попадает в евстахиеву трубу из полости носа, после – в полость среднего уха.
Лечение
Лечение назначают только после полного обследования и постановки правильного диагноза. Терапия сводится к устранению причины возникновения заболевания и восстановлению слуха пациента. При обнаружении аденоидов или полипов проводится обязательное их удаление с последующей обработкой околоносовых пазух.
Консервативная терапия
Лечение в большинстве случаев проводится в стационаре, поскольку пациенту назначается обширный список мероприятий.
Терапия включает в себя приём таких групп медикаментов, как:
- антибактериальные (при наличии инфекции): Азитромицин, Амоксиклав;
- муколитики для разжижения мокроты: Амброксол, Амбробене;
- противовоспалительные и антигистаминные (для снятия отёка носоглотки и евстахиевой трубы): Супрастин, Тавегил;
- витаминные комплексы;
- сосудосуживающие (для восстановления аэрации слуховой трубы и улучшения оттока экссудата): Санорин, Називин.
Для улучшения проходимости евстахиевой трубы рекомендуется проведение физиопроцедур:
- лазеротерапии (на начальном этапе болезни);
- продувания слуховых труб по Политцеру — введение воздуха в среднее ухо с помощью специальных аппаратов;
Продувание слуховых труб по Политцеру способствует нормализации их функции
- ультразвуковой терапии;
- электрофореза с использованием стероидов;
- катеризации уха (введение в среднее ухо тонкой трубочки);
- магнитотерапии;
- пневмомассажа барабанных перепонок.
Такие процедуры, как катеризация, введение в ушной проход лекарственных средств с помощью специального катетера, требуют активного участия пациента в процессе, поэтому не подходят для малышей. Маленьким пациентам, как правило, назначают медикаментозную терапию в виде сосудосуживающих капель в нос, противовоспалительных и антибактериальных препаратов.
Лечение назначает только отоларинголог — в зависимости от стадии заболевания и возраста ребёнка. Самостоятельное применение лекарственных препаратов недопустимо, поскольку может привести к осложнениям и непредсказуемому течению болезни.
Курс терапии зависит от тяжести патологии и может составлять до 14 дней. Результаты оценивают через 1 месяц путём повторного проведения диагностических мероприятий. При неэффективности консервативного лечения или на поздних стадиях болезни рекомендуется операция.
Хирургическое вмешательство
К оперативным методам лечения относятся:
- миринготомия — используется для однократного выведения жидкости с помощью специальной трубки под давлением;
- тимпанопункция — установка постоянного дренажа и введения лекарственных препаратов в ушную полость с помощью пластиковой трубки (шунта) до улучшения состояния пациента.
Народные средства
Альтернативная медицина предлагает свои методы лечения экссудативного отита. Необходимо помнить, что народные рецепты являются дополнением к основному лечению, а не его заменой. Перед их использованием обязательно следует проконсультироваться у лечащего врача.
- Базилик промыть и отжать из него сок. Закапывать в ушные проходы по 5 капель в течение одной недели.
- Листья мяты (2 ст. л.) залить 1 стаканом кипятка, оставить настаиваться в течение часа. Процедить, полученной жидкостью промывать уши.
- Соединить в равных пропорциях цветы бузины, тысячелистника, ромашки и заварить кипятком на 15 мин. Настой процедить, смочить в нём ватный тампон и вставить в больной слуховой проход на 30 минут. Повторять в течение 14 дней.
- Репчатый лук запечь в духовом шкафу, срезать верхушку и насыпать в углубление 1 ч. л. тмина. Прикрыть срезанной частью луковицы и поставить в духовку ещё на полчаса. Луковицу остудить. Полученный сок закапывать в ушной проход на ночь по 3 капли в течение 10 дней.
Средства народной медицины на фото
Ромашка входит в состав многих народных средств, например, её отваром можно промывать ухо при отите
Репчатый лук — старинное антибактериальное средство
Мята снимает воспаление и боль
Сок базилика обладает противомикробным действием
Общие рекомендации
Кроме назначенного лечения, необходимо соблюдать определённые условия, которые способствуют скорейшему выздоровлению:
- в первые две недели категорически запрещено купание. Если лечение было проведено своевременно, и заболевание удалось остановить в острой форме, во избежание рецидива не стоит купать малыша несколько дней. В дальнейшем нужно следить, чтобы вода не попадала в уши;
- после физиопроцедур и в острой фазе болезни не рекомендуется гулять;
- при хронической форме болезни перед мытьём головы необходимо закрыть уши ватными тампонами, поскольку попавшая в ушной проход вода усугубит заболевание;
- во время прогулки следует избегать переохлаждения и снизить физическую активность. Перед выходом на улицу следует плотно закрыть уши ватными тампонами.
Народные средства
В лечении экссудативного отита хороший вспомогательный эффект дает применение народной медицины. Существует много ее рецептов. Стоит отметить самые эффективные из них:
Настойка каланхоэ
Для ее приготовления необходимо измельчить листья растения и залить их прокипяченным маслом подсолнуха или оливок. Смесь настаивается на протяжении 3 недель. Этим целебным средством пропитывается турунда и вставляется в ушной проход.
Заячий жир
Жир подогревается до комнатной температуры, и по 2-3 капли закапывается в каждое ухо. После чего накладывается сухая повязка. Перед процедурой больное ухо слегка прогревается мешочком с теплой солью.
Репчатый лук
В луковице вырезается сердцевина, в которую насыпаются семена тмина в измельченном виде. Наполненная тмином луковица ставится в духовку и томится там до тех пор, пока не станет мягкой. После чего луковица протирается через сито или отжимается через бинт. Сок закапывается в больное ухо.
Масло базилика
Масло можно приобрести в аптеке или сделать его самостоятельно. Для самостоятельного приготовления необходимо взять 25 листов базилика и залить их ½ стаканом масла оливок. Настаивается это чудо-средство на протяжении 7 дней. Перед закапыванием уха масло подогревается до комнатной температуры.
Важно перед применением любого из этих рецептов посоветоваться с врачом. Кроме того, следует помнить, что с помощью одних только этих средств невозможно полностью вылечить экссудативный отит. Но в качестве вспомогательного средства они являются незаменимыми помощниками.
Прогноз и возможные осложнения
Несвоевременное обращение к врачу и необдуманное увлечение рецептами народной медицины способны привести к:
- гнойному или хроническому отиту;
- холестеатоме (увеличению тканей барабанной полости);
- хроническому мастоидиту (воспалению отростка височной кости);
- истончению и перфорации барабанной перепонки.
Несвоевременное лечение экссудативного отита может привести к гипертрофическому опухолевидному образованию барабанной перепонки (холестеатоме)
Если не обращать внимания на симптомы и не лечить болезнь 2–3 года, это приводит к стойкой тугоухости, которая возникает вследствие необратимых процессов.
Ранняя диагностика и правильно подобранная терапия ведут к полному выздоровлению. Следует учитывать, что в 30% случаев регистрируется рецидив серозного отита. Как правило, это связано с наличием у ребёнка аденоидов и хронических болезней горла.
Советы доктора Комаровского
Комаровский не рекомендует начинать самостоятельное лечение ребенка. По его мнению, родителям необходимо вызвать врача на дом при высокой температуре и при невыносимых болях. Только доктор может поставить точный диагноз и назначить адекватное лечение. Помощь, которую нужно оказать крохе до приезда врача, заключается в устранении таких ярко выраженных симптомов, как насморк, ушная боль, болезненное проглатывание пищи, капризность на фоне плохого сна и общего самочувствия, понос и рвота, высокая температура и не прекращающееся головокружение.
При этих симптомах Комаровский разрешает давать детям обезболивающие и жаропонижающие лекарственные препараты. Также можно помочь дыханию малыша при помощи закапывания в нос сосудосуживающих капель.
Нельзя закапывать ребенку никакие ушные капли без разрешения врача. Только доктор после соответствующего осмотра может назначить крохе такое лечение.
Знаменитый российский врач рекомендует родителям придерживаться с разрешения лечащего доктора следующих действий:
- прохождение физиотерапевтических процедур, таких как УВЧ-терапии, электрофореза, прогревания ультрафиолетом, микроволновое воздействие на ухо высокочастотными электромагнитными волнами;
- прокапывание больного уха специальными каплями, смазывание мазями и бальзамами;
- с 12 лет ребенку разрешается применять таблетки и капсулы.
Назначаемые препараты могут обладать одним из трех видов действий на организм. Врач может прописать обезболивающие лекарства для снижения боли, антибактериальные для снятия воспаления и обезвреживания его источника, и противовоспалительные для прекращения и полного снятия процесса воспаления.
Комаровский также не является противником народной медицины: сделать малышу компресс из ваты и полиэтилена, который будет согревать ушко и изолировать его от воздействия внешней среды и громких звуков. Только такой способ нельзя применять для грудничков.
Отит — серьезное заболевание, которому часто подвержены ребятишки. Своевременное лечение позволяет избавить ребенка от боли и снять воспаление
Профилактические меры
Для предупреждения экссудативного отита следует вовремя лечить болезни, которые способствуют появлению экссудата и развитию патологии:
- ринит;
- аденоиды;
- синусит;
- полипы;
- гайморит.
В группу риска входят дети, которые предрасположены к респираторным заболеваниям.
К профилактическим мерам относятся:
- закаливающие процедуры;
- прогулки на свежем воздухе;
- соблюдение правил личной гигиены;
- подвижный образ жизни и занятия спортом.
Кроме того, важно следить, чтобы ребёнок избегал переохлаждений и не ходил без головного убора, а во время купания вода не попадала в уши.
Распознавание отита
Одно дело — определить отит у детей старшего возраста, а другое — у грудничков и еще маленьких детей, неспособных ясно описать ни характер боли, ни силу ее проявления
Доктор Комаровский рекомендует обращать внимание на тех детей, которые часто страдают насморком. Они входят в группу риска независимо от причин появления заболевания
Насморк указывает на то, что в носу регулярно присутствует инфекция, а значит, попадание ее в ухо — дело времени. Частые выделения из носа — признак возможного начала отита.
При этом груднички или маленькие детишки могут неожиданно начать крутить головой, терять аппетит, проявлять беспокойство, кричать. Дети постарше могут браться за ушко. Без врача у маленьких детей диагностировать отит очень сложно. Однако доктор Комаровский предлагает в качестве диагностического мероприятия провести следующий опыт. На передней части ушной раковины имеется хрящевой выступ — козелок. У заболевшего ребенка особенно чувствительно это место. Если слегка надавить на него, то ребенок мгновенно отреагирует плачем.
Врач-отоларинголог будет обследовать ребенка с помощью отоскопа (специального зеркала). В нем он увидит изменения на поверхности барабанной перепонки, заглянув в детское ухо, что позволит ему поставить правильный диагноз в зависимости от того, что там будет: гнойный или серозный выпот, усечение светового конуса и пр.
Чего делать нельзя
Если речь идет об отите у ребенка, необходимо быть осведомленным не только о том, что нужно делать, но и чего делать нельзя.
Не следует буквально воспринимать фразу «обеспечить тепло». Имеется ввиду исключить сквозняки и пребывание на ветру. Но тепловые процедуры делать нельзя. Особенно это касается случаев, когда есть сомнения в диагнозе или форме отита.
При гнойном течении заболевания нагревание только спровоцирует еще большее размножение болезнетворных бактерий. В результате воспаление только раз усилится и разрастется. Болевые ощущения малыша только усилятся. Забудьте про грелки и мешочки с солью.
Примерно то же самое касается разнообразных компрессов. Современная медицина не имеет доказательств того, что они действительно оказывают какое-то лечебное воздействие.
Если у ребенка отит, самолечением заниматься не нужно. Правильно оценить необходимость приема антибиотиков может только доктор. Он же должен и выбирать препарат. Некоторыми видами антибактериальных средств нецелесообразно лечить болезни уха.
Отит – неприятное заболевание, доставляющее боль и беспокойство ребенку. При отсутствии терапии возможно возникновение осложнений или снижение слуха. Хорошие советы дает доктор Комаровский. Однако, слепо следовать рекомендациям не стоит. Для начала нужно пройти осмотр у врача и получить верный диагноз.
Доктор Комаровский о лечении отита у детей — смотрим видео:
Как возникает воспаление у детей
Причин воспаления у детей масса, среди основных можно отметить:
- насморк и простуды, при которых инфекция может перейти в евстахиевы трубы;
- сильное переохлаждение;
- сквозняки;
- вода, оставшаяся в ушных ходах после купания в ванне, бассейне, водоеме;
- проникновение патогенных микроорганизмов, чаще стрептококков.
Родители при начинающемся отите у ребенка могут наблюдать следующие реакции его организма: покраснение, зуд и отек ушной раковины. У малыша внезапно подскакивает температура и появляются резкие боли в голове. Болезненность усиливается при потягивании ушной раковины, при жевании и широкого раскрывания рта.
При среднем отите боль переходит в пульсирующую, колющую или стреляющую. Усиливается она при нажатии на козырек. Возможен переход боли в височную область, в щеку или даже в горло. Температура тела повышается 40 градусов и начинает закладывать ушные ходы. Появляется слабость, вялость и апатия, нарушается сон и аппетит. Иногда может наблюдаться рвота и нарушение стула.
При неправильном подходе к терапии или запоздалом лечении средний отит очень часто перерастает в гнойную форму. В это время у ребенка резко ухудшается слух и появляется сильная боль.
Серозный отит характеризуется вялотекущим процессом, продолжающимся от нескольких недель до нескольких месяцев. А хроническое заболевание по симптоматике выражено слабо. У малыша не теряется слух, но периодически выделяется гной и появляется резкий шум в голове.