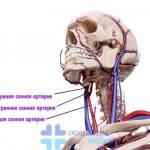
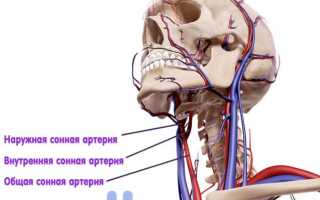
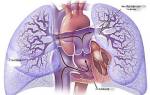
Стеноз сонной артерии – недуг, при котором нарушается проходимость крови вследствие уменьшения просвета сосуда. Чаще всего он возникает из-за образования холестериновой бляшки в сонной артерии. Недостаточное кровоснабжение головного мозга способно привести к инсульту. Полная закупорка артериального русла является причиной моментальной смерти. На фото показано, где находится сонная артерия на шее.
Коротко об атеросклерозе
Атеросклероз, в принципе, не является каким-то строго локализованным, так как отложение бляшек, состоящих из вредного холестерина, может происходить в любом участке кровеносного русла. Но наиболее опасными локализациями считаются артерии головного мозга, коронарные (“сердечные”) артерии и артерии нижних конечностей. Именно проблемы в этих сосудах приводят к инсультам, к инфарктам и к гангрене нижних конечностей с ампутацией их в дальнейшем.
атеросклеротическая бляшка сонной артерии, затрудняющая кровоснабжение мозга

Факторы риска возникновения осложнений каротидного стентирования
К этим факторам относятся:
- Высокое кровяное давление;
- Аллергия на рентгеноконтрастные препараты;
- Кальцификация (пропитывание известью) и большое по протяженности сужение сонных артерий;
- Острые изгибы и другие анатомические особенности, приводящие к трудностям постановки стента;
- Бляшки значительного размера, либо атеросклероз аорты в области начала сонных артерий;
- Возраст старше 80 лет;
- Сопутствующие закупорки артерий сосудов рук и ног.
Сущность метода, его достоинства и недостатки
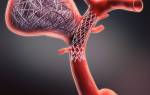
Такая методика, как стентирование, хорошо зарекомендовала себя как малоинвазивное вмешательство на сосудах, позволяющее снизить риск развития инсультов у пациентов с атеросклерозом. Суть этой операции заключается в том, что к участку сонной артерии, пораженной бляшкой, эндоваскулярным (внутрисосудистым) доступом подводится миниатюрный стент, который механически влияет на мягкую бляшку, отчасти разрушая ее и устраняя препятствие для кровотока.
установка стента в сонную артерию
Существует и другое вмешательство на сонной артерии – каротидная эндартерэктомия. Этот метод лечения также распространен в качестве лечения атеросклероза сонных артерий, но он является более инвазивным вмешательством, так как происходит удаление пораженной части сосуда со стороны шеи, с рассечением ее мягких тканей. В последнее время предпочтение отдается именно эндоваскулярному стентированию, так как эта методика имеет существенные преимущества.
В первую очередь, стентирование является практически “безкровной” операцией, и может быть проведено под местной анестезией только в месте введения катетера в сосудистое русло (как правило, это бедренная артерия). В связи с этим операционный стресс для организма сведен к минимуму. После такого вмешательства реабилитация пациента происходит быстрее, и нет необходимости в длительном пребывании больного в стационаре. Кроме этого, при операции сонная артерия не пережимается, как в случае открытого вмешательства, соответственно, риск осложнений интраоперационной гипоксии мозга сильно снижается.
С другой стороны, у данной методики, как сравнительно новой, отсутствует достаточная доказательная база отдаленных благоприятных результатов операции. В ряде случаев возможны осложнения, а части пациентов спустя несколько лет может потребоваться повторное вмешательство. Повторная операция, в свою очередь, чаще сопровождается осложнениями и не всегда может привести к полному восстановление просвета сонной артерии.
Тем не менее, именно внутрисосудистое вмешательство в настоящее время признано хорошо переносимым методом лечения атеросклероза сонных артерий, так как осложнения после нее возникают очень редко.
Видео: анимация процесса стентирования сонной артерии
Симптомы заболевания
Анатомия внутренней сонной артерии отличается от наружной. Внутренние сосуды кровоснабжают органы зрения и мозг, а внешние ткани шеи и головы. При появлении симптомов патологии работы сосудов головы и шеи, назначается специальное лечение.
Главная опасность стеноза состоит в том, что даже если есть бляшка в сонной артерии, симптомы патологии могут быть слабо выражены либо отсутствовать полностью.
Стеноз сонной артерии, симптомы:
- неожиданная головная боль;
- обмороки;
- рвота;
- головокружение;
- снижение внимания;
- потеря зрения;
- ухудшение памяти;
- онемение конечностей;
- неспособность глотать;
- паралич со стороны сужения.
Последствия транзиторной атаки нельзя предсказать. Часто она обратима, но иногда переходит в инсульт. Его опасность заключается в отмирании участков мозговой ткани, отвечающих за определенные функции организма. Нередко обширный инсульт приводит к летальному исходу. Лечение болезни сонных артерий, симптомы которой представлены выше, довольно сложное.
Проведение процедуры
Стентирование сонных артерий происходит в несколько этапов. На начальном этапе проводят ангиопластику, которая необходима для расширения стенозированного участка. Бедренную или плечевую артерию пунктируют, внутривенно вводят 5000 ЕД «Гепарина», а затем катетер с баллончиком на конце подводят к месту поражения. Через него вводят контрастное вещество, что помогает увидеть врачу сосуды шеи на мониторе. Баллончик раздувают, просвет сосуда расширяется. В это время больной может почувствовать приток тепла к голове. Выше места сужения устанавливают временный фильтр – своеобразный зонтик, который улавливает тромбы или частицы бляшки, оторвавшиеся во время операции.
Основная стадия операции — установка стента, имеющего ячеистую структуру. Его доставляют в сонную артерию с помощью еще одного катетера с надувающимся баллоном на конце. Стент устанавливается на баллонном катетере в «гофрированном» или свернутом виде. Сложенный стент раздвигается внутри сосуда, бляшки сжимаются, стенки артерии расширяются и остаются такими навсегда. Нарушенный кровоток восстанавливается, мозговое кровообращение улучшается. Катетер с балоном и фильтр после установки стента удаляют. Для остановки кровотечения место пункции врач прижимает на несколько минут. Введенная конструкция замещает стенки пораженного сосуда в месте сужения, атеросклеротические наслоения сжимаются. Благодаря такому каркасу сосуд остается открытым. Спустя несколько недель артерия вокруг стента заживает. В завершении операции врач проводит ангиографию с целью определения полностью расширенного стента и открытого сосуда.
Стентирование сонной артерии длится в среднем два часа. При развитии тяжелых осложнений время манипуляций может увеличится до 3–4 часов. Пациента сразу после операции переводят в реанимационное отделение и тщательно следят за его состоянием. Врачи и медсестры проверяют частоту сердцебиения, артериальное давление, неврологический статус и состояние разреза.
Первые несколько часов после установки стента больному запрещают двигаться, поскольку любое неловкое движение может сдвинуть конструкцию с места. После перехода в общую палату больной еще сутки должен соблюдать постельный режим, после чего он может двигаться, кушать и пить в обычном режиме. Правильное положение ноги или руки позволит ускорить процесс реабилитации и регенерации тканей. Выписка происходит после заживания места пункции. При этом состояние больного и его неврологический статус должны оставаться стабильными.
В настоящее время хирурги отдают предпочтение саморасправляющимся стентам из нитинола, которые делают операцию полностью безопасной, а также сетчатым конструкциям из инертных материалов для минимальной реакции окружающих тканей. Современные стенты гибкие, устойчивые и оптимально адаптирующиеся к естественным изгибам артерий. Они обладают памятью формы и практически не подвергаются деформации. Стенты с сайферным покрытием широко применяются в сосудистой хирургии. Их устанавливают лицам, имеющим склонность к тромбообразованию.
Видео: медицинская анимация – ангиопластика и стентирование сонной артерии
Видео: проведение стентирования сонной артерии
Что собой представляет стентирование
Стентирование сонных артерий в настоящее время проводится под местной анестезией, что снижает риск послеоперационных осложнений, так как общий наркоз люди пожилого возраста переносят тяжело. Отзывы о процедуре весьма положительные. Стоимость процедуры зависит от целого ряда факторов. Окончательная цена определяется только после выбора каркаса, а также учета сложности предстоящей манипуляции, которая во многом зависит от степени закупорки артерии.
Процедура заключается во введении специального катетера в просвет сосудов, чуть дальше зоны локализации атеросклеротической бляшки. Далее хирург раздувает баллончик, который представляет собой своеобразный зонтик, предохраняющий от смещения тромба дальше по артерии. После этого врач устанавливает стент, который похож на миниатюрную решетку, изготовленную из специального материала.
Такая конструкция сжимает атеросклеротические отложнения, расширяя просвет сосуда. Установка стента занимает не менее 2 часов и требует определенных навыков. Сразу же после операции пациента переводят в отделение интенсивной терапии, где он находится под контролем медицинского персонала.
Для того чтобы стент смог зафиксироваться окончательно, рекомендуется не двигаться в течение нескольких часов после вмешательства. Это предохранит от последствий, которые могут потребовать повторного проведения операции.
В настоящее время хирурги все чаще используют саморасправляющиеся стенты из нитинола, которые намного проще устанавливать. Современные конструкции эластичные и гибкие. Они способны адаптироваться под анатомические особенности артерии. Такие стенты не деформируются и приспосабливаются практически к любой форме.
Показания для проведения операции стентирования сонной артерии
Каротидное стентирование показано пациентам со стенозом артерии более, чем на 60%. Это означает, что просвет сосуда более, чем на половину, перекрыт бляшкой, которая в любой момент может стать нестабильной, отсоединиться от внутренней оболочки сосуда и мигрировать в сосуд с более узким просветом, перекрыв его полностью. Кроме этого, на такой бляшке с легкостью оседают тромбы, и даже если бляшка не оторвется, на ней формируется большой тромб, также способный полностью перекрыть кровоток.
Определяются показания для операции, исходя из результатов инструментальных методов диагностики – УЗИ каротид с допплером, ангиография, КТ и МРТ с контрастированием сосудистого русла шеи. Обычно для точной визуализации бляшки в просвете артерии достаточно ультразвукового и допплеровского исследования в совокупности с ангиографией сосудов шеи (первый метод оценивает локализацию и размеры бляшки, второй – степень нарушения кровотока в просвете сосуда).
Когда противопоказано каротидное стентирование?
Как и любое хирургическое вмешательство, данная методика противопоказана таким категориям пациентов:
- С тяжелыми хроническими заболеваниями в стадии декомпенсации (бронхиальная астма, сахарный диабет, хроническая сердечная недостаточность),
- С перенесенными в предыдущие два месяца острыми заболеваниями – инфаркт миокарда, инсульт, острые инфекционные заболевания),
- С тотальным стенозом сонной артерии,
- С имеющейся аллергией на рентгеноконтрастное вещество, которое используется при вмешательстве на сосудистом русле,
- С имеющимися противопоказаниями для приема антикоагулянтов и антиагрегантов (варфарин, аспирин), так как именно эти препараты назначаются для профилактики осложнений после вмешательства.
Все показания и противопоказания должны быть интерпретированы только лечащим врачом, а не самим пациентом, потому что в каждом конкретном случае следует правильно оценить соотношение риск/польза для того или иного пациента.
Показания и противопоказания
С тентирование сонных артерий показано:
- Пациентам, у которых сужение кровеносных сосудов превышает 60%,
- Лицам, которым противопоказана открытая операция на сонной артерии – эндартэректомия,
- Больным с рестенозом после эндартэктомии,
- Пациентам с симптоматикой инсульта,
- При непереносимости общей анестезии,
- После облучения шеи,
- После операций на органах шеи.
Противопоказано стентирование сонных артерий лицам:
- Страдающим тяжелыми аритмиями, печеночно-почечной недостаточностью,
- Имеющим аллергию на лекарства и контрастное вещество, применяемые во время операции,
- Перенесшим мозговые кровоизлияния в предшествующие 2 месяца,
- Имеющим тотальную окклюзию сонной артерии тромбом, а также нестабильные бляшки дуги аорты,
- Имеющим противопоказания к приему антикоагулянтов и антиагрегантов.
Стентирование — что это такое
Суть вмешательства сводится к внедрению в просвет суженного сосуда специального каркаса (стента), который уже не дает ему менять свои размеры. Стенты изготавливаются из специального металла или пластика, не притягивающего факторы свертывания крови, и неспособного осложняться тромбозом. Это такой себе цилиндр с цельной, сетчатой, или стенкой из колечек. Он расправляется с помощью раздуваемого баллончика, на котором, собственно, и подводится к месту сужения. Но существуют и саморасправляющиеся стенты.
Кроме того, разработаны имплантаты с медикаментозным напылением. В качестве лекарства используются антиагреганты и иммунодепрессанты. Они еще сильнее снижают риск тромбообразования на внутренней поверхности стента и угнетают иммунный ответ на инородное тело. Но самым последним новшеством стали биодеградируемые каркасы, начинающие через полгода после установки постепенно растворяться. Тем не менее специалисты из Швейцарии, вплотную изучающие отдаленные результаты стентирования разными материалами, лучшими на сегодняшний день признали внутрисосудистые стенты с лекарственным покрытием.
Стентирование артерий является достаточно простой манипуляцией для подготовленных ангиохирургов. Все они выполняют один и тот же алгоритм действий.
- Сначала выбирается периферический сосуд, через который будет заводиться стент. Обычно это – бедренная, плечевая или лучевая артерия.
- Место в ее проекции обрабатывается антисептиком. Осуществляется инъекция местного анестетика, на который была предварительно проведена аллергологическая проба.
- Затем сосуд пунктируется, в него устанавливается катетер, в который вводится проводник с баллончиком.
- Перед ним впрыскивается антиагрегант, обычно – Гепарин. Затем – контрастное вещество. Оба препарата подхватываются кровью и опережают баллончик, разжижая кровь и заполняя просвет артерии, который становится виден при рентгеноскопии.
- Баллончик под контролем рентгенаппарата подводится к суженому участку, из него выходит временный фильтр для улавливания случайно оторвавшихся элементов атеросклеротической бляшки и тромбов. Затем баллончик раздувается, сдавливая атеросклеротические бляшки и расширяя просвет артерии.
- После дилятации сосуда баллончик сдувается, и проводник с ним и временным фильтром извлекаются.
- Затем к механически расширенному сосудистому отрезку подводится второй проводник с фиксированным на баллончике стентом.
- Баллончик медленно раздувается, расправляя металлический каркас, придавливая бляшку к сосудистой стенке, и расширяя просвет. Каркас фиксирует атероматозные массы, предотвращая их попадание в общий кровоток.
- После фиксации имплантата для окончательного его укрепления на месте баллончик несколько раз сдувается-раздувается и извлекается из сосудистого русла.
- Удаляется и катетер.
- Место оперативного вмешательства обрабатывается антисептиком, на рану накладывается давящая повязка. Иногда может потребоваться наложение одного узлового шва.
Имплантат остается в организме человека навсегда, его форма не меняется, он пожизненно способствует нормальному кровоснабжению соответствующих тканей. Постепенно внутренняя поверхность стента покрывается размножающимися клетками сосудистой выстилки, и иммунная система не распознает чужеродное тело. В артерии, склонные к чрезмерному разрастанию внутренней оболочки, а, следовательно, — к повторному возникновению атеросклеротической бляшки, вводится имплантат с соответствующим лекарственным покрытием. Оно предотвращает рост и новое образование эндотелия. Без использования таких каркасов нового поколения в 20% случаев происходил бы рецидив, и просвет артерии снова бы сужался.
Количество стентов, их размер и вид определяет ангиохирург в зависимости от конкретной ситуации:
- числа пораженных сосудов, нуждающихся в стентировании;
- длины стенозированного участка;
- степени сужения артериального просвета;
- способности внутренней оболочки к гиперплазии.
Состояние после стентирования нашло свое место в Международной классификации болезней и имеет собственный код по МКБ 10 пересмотра – Z 95.5. Это свидетельствует о том, что оно играет важную роль в медицине, предотвращая смертельные осложнения атеросклероза, и увеличивая продолжительность жизни прооперированным пациентам. Благодаря чрескожному коронарному вмешательству (ЧКВ), стентированию прецеребральных, почечных артерий, сосудов нижних конечностей, аорты процент смертности от инфаркта миокарда, инсульта, гангрены и разрыва аневризмы значительно снизился.
Бывают случаи, когда стентирование проводить необязательно и пациентам показана только баллонная ангиопластика. Это похожий метод оперативного вмешательства, при котором сосудистый просвет увеличивают раздуванием баллончика без последующей имплантации стента. Но в этой ситуации без выполнения пациентом предписаний врача возникает риск рецидива. Тогда врачи повторно делают ангиопластику, или, если нет противопоказаний, назначают стентирование.
Установка еще одного каркаса в месте уже существующего невозможна: имплантат призван выполнять свои функции на протяжении всей жизни. Повторное стентирование показано при прогрессировании атеросклероза в других участках сосудистого русла, в т. ч. находящихся далеко от места первого оперативного вмешательства. При запущенных изменениях сосудистой стенки и невозможности имплантации каркаса выполняют более травматическую операцию – шунтирование.
Подготовка к операции
Каротидное стентирование всегда проводится только в плановом порядке, после тщательного обследования пациента. В течение двух недель до операции пациенту необходимо проведение таких исследований (кроме основного обследования сонных артерий – допплера и ангиографии):
- Общего и биохимического анализа крови,
- Анализа крови на ВИЧ, сифилис и вирусные гепатиты,
- Рентгенографии органов грудной клетки,
- Электрокардиограммы,
- Анализа свертывающей системы крови (с определением ВСК, ПТИ, АЧТВ и ПТВ),
- При необходимости – эхокардиоскопии (УЗИ сердца).
За 5-7 дней до времени проведения операции пациенту назначаются антиагреганты (для профилактики тромбообразования в кровеносном русле) – аспирин Кардио, кардиомагнил, ацекардол, тромбоАсс и др.
Плановая госпитализация в стационар проводится за два-три дня до операции. Вечером накануне и в день операции пациенту запрещается принимать пищу. Перед подачей в операционную пациенту может быть проведена легкая премедикация с внутривенным введением седативных препаратов.
Лечение стеноза
Удаление бляшек в сонных артериях с помощью операции – самый надежный способ лечения стеноза. Своевременная помощь способна не допустить полную закупорку кровеносного русла. Сегодня проводят два типа операций: каротидную эндартерэктомию и баллонную ангиопластику устья внутренней сонной артерии со стентированием (https://www.ncbi.nlm.nih.gov/pubmed/19703753). Пациент помещается в клинику, где проводятся обследования, включающие анализ крови, мочи, ЭКГ и так далее.
Каротидная эндартерэктомия
Лечение стеноза сонной артерии с помощью каротидной эндартерэктомии осуществляется пациентам с уровнем сужения более 50%. Вводится наркоз, делается сечение в районе проблемного участка, извлекается бляшка, зашивается разрез на сосуде и коже.
Методика операции
После того, как пациента доставили в отделение рентгенхирургии, его укладывают на стол в операционной. Вначале под местной анестезией в паховой области осуществляется доступ к бедренной артерии. Для этого осуществляют тонкий надрез или прокол в коже указанной области. Затем в артерию вводится интродьюсер – проводник, по которому и будет осуществляться доступ к сонной артерии.
интродьюсер
В сосудистое русло вводится рентгеноконтрастное вещество и выполняется рентген-снимок области шеи для уточнения локализации стеноза. После этого к сонной артерии по интродьюсеру подводится своеобразная корзинка, ближе к головному мозгу, то есть дальше стеноза. Это необходимо для защиты мозга от попадания в его сосуды кусочков бляшки или тромбов, появившихся в процессе операции.
После установления системы защиты мозга в просвет сосуда под рентген-контролем в режиме реального времени подводится стент. Он напоминает сжатую пружинку, которая затем расправляется и прочно вжимается в сосудистую стенку. Для того, чтобы стент более прочно встал на место стеноза, к нему подводят миниатюрный баллончик, который в просвете стента раздувается. Это этап баллонной ангиопластики.
ангиопластика (1) и установка стента (2)
После выполнения контрольного рентген-снимка шеи проверяют, на правильном ли месте установлен стент, и если все в порядке, интродьюсер и систему защиты мозга извлекают. Вся процедура занимает по времени не более 1-2 часов, не вызывая у пациента значимых болевых ощущений. Пациент находится в сознании и способен выполнять команды врача. Чаще пациенту в руки дают резиновый мяч, который он сжимает по требованию хирурга. Это необходимо для того, чтобы врач мог вовремя заметить, если у пациента произошло нарушение двигательных функций.
Видео: ход операций стентирования сонной артерии
Обезболивание при стентировании
Вмешательство выполняется под местной анестезией с использованием лёгких седативных препаратов, так как необходимо оценивать неврологический статус пациента во время стентирования. При раздувании баллона у пациента может развиться урежение сердечного ритма (брадикардия) и снизится артериальное давление (гипотония), поэтому необходим непрерывный мониторинг сердечной деятельности во время операции.
Пациент лежит на спине, с отведённой рукой, на которой закрепляется манжета для измерения давления. На грудь приклеиваются электроды аппарата для снятия кардиограммы. Обрабатывается операционное поле и больной накрывается стерильной простыней.
Как выполняют стентирование сосудов головного мозга
Операция чаще всего проводится под местным обезболиванием для сохранения контакта с больным. Контроль над ходом стентирования осуществляется при помощи допплерографии, измерения давления крови.
Через пункцию бедренной артерии в сосудистое русло вводится катетер, на конце которого закреплен баллончик. В него нагнетают контраст и исследуют сосуды на мониторе. После достижения нужной зоны баллончик расширяют, а выше его ставят специальную ловушку, которая защитит сосуды мозга от эмболов при стентировании.
Основная стадия – это установка каркаса, который самостоятельно расправляется и прижимает бляшку. В это время происходит восстановление кровотока. Стент удерживает артерию в расширенном положении, что улучшает снабжение мозга артериальной кровью, предотвращает развитие ишемии. Средняя продолжительность операции – два часа.
Клинические аспекты
В процессе операции хирург должен учитывать некоторые моменты. Например, Окончательная дилатация, или расширения сосудистого просвета, – это этап, когда в русло попадает огромное количество микроэмболов, что повышает риск инсульта. Чтобы эмболическая нагрузка была не такая большая, нужно соблюдать несколько рекомендаций.
- Не следует использовать баллоны, диаметр которых составляет более 5,5 мм.
- Раздувать баллон следует до номинального давления, а сдувать медленно.
- Допустимым следует считать стеноз 15-20%, так как он не вызывает гемодинамических проблем.
- Не следует проводить окончательную дилатацию более одного раза.
После проведения окончательной дилатации осуществляется контрольная ангиография, направленная на рабочую проекцию и проекцию максимальной выраженности стеноза. Особое внимание врач уделяет состоянию сосуда выше стента, так как часто случается спазм этого участка, особенно если артерия деформирована. Не обязательно проводить ангиографию внутричерепного сосудистого русла, однако, она проводится тем больным, которые имеют плохое состояние внутричерепного кровообращения и неврологические осложнения.
Какие виды стентов бывают?
Стент представляет собой тонкометаллическую каркасную конструкцию, способную к раскрытию и принятию формы того сосуда, в который он устанавливается. В настоящее время существует более 300 моделей стентов, но все они имеют ряд особенностей:
- Пружинный механизм,
- Сетчатая конструкция,
- Память формы,
- Покрытие лекарственным веществом, предотвращающим образование тромбов (антикоагулянтом) или цитостатиком, предотвращающим разрастание соединительной ткани,
- Отсутствие деформации,
- Отсутствие воспаления в месте имплантации.
Возможны ли осложнения?
Осложнения после данной методики развиваются крайне редко, примерно в 0.5% случаев. При этом все осложнения можно разделить на осложнения в раннем постоперационном периоде и отдаленные неблагоприятные последствия.
Так, к первой группе относятся:
- Эмболия сосудов головного мозга разрушившимися частицами бляшки или тромбами. Профилактикой осложнений такого рода служит прием антиагрегантов и антикоагулянтов до и после операции, а также установка системы защиты мозга (по типу ловушки для тромбов).
- Аллергическая реакция на рентгеноконтрастное вещество, вплоть до анафилактического шока и острой почечной недостаточности. Профилактикой служит тщательный сбор аллергологического анамнеза у пациента до операции, а также аллергопроба с веществом.
Из второй группы осложнений следует отметить такие:
- Формирование рестеноза. Повторное сужение просвета сонной артерии обусловлено тем, что со временем растянутая стенка сосуда вследствие своих эластичных свойств стремится принять исходное положение в суженном виде. Если такое состояние возникло, может потребоваться повторная операция с заменой стента.
- Тромбоз стента. Также встречается редко, а профилактикой его служит постоянный прием антикоагулянтов и антиагрегантов (если к тому нет противопоказаний).
Возможные осложнения после стентирования
Серьезным осложнением такого хирургического вмешательства является эмболия. Дистальная противоэмболическая защита помогает предотвратить инсульт. Помимо этого, послеоперационное усугубление состояния больного может быть вызвано образованием тромба вдоль стента. Также встречаются такие патологические процессы как рестеноз (повторное закупоривание артерии). Кроме того, возможно токсическое воздействие контраста на почки. Подобные проблемы чаще всего наблюдаются у пациентов, имеющих патологии этих органов.
Многие больные ищут, как вылечить стеноз при помощи нетрадиционной медицины. В случае, когда диагностированы бляшки в сонной артерии, лечение народными средствами способно улучшить кровообращение, немного расширить просвет артерий. Но подобное лечение стоит проводить только после консультации с врачом.
Виды стентирования по локализации
Атеросклероз носит генерализованный характер, он поражает все сосуды эластического и мышечно-эластического типа (простыми словами – аорты и крупных артерий). Но никто не будет ставить стенты во все суженые участки. Врачи спасают ткани, которые страдает больше всех, и гибель которых может угрожать жизни пациента. У одних больных на первый план выступает далеко зашедшее кислородное голодание вещества головного мозга, у других – сердечной мышцы, у третьих – почек, у четвертых – мягких тканей конечносте. Поэтому стентирование классифицируется по локализации установки стентов.
Стентирование сонной и позвоночной артерии
Стенты в сонные и позвоночные артерии устанавливают, в первую очередь, для улучшения кровоснабжения головного мозга. Поэтому абсолютные показания для проведения стентирования сосудов шеи – глубокая гипоксия мозговой ткани, микроскопический, мелкоочаговый или очаговый ишемический инсульт. При синдроме «обкрадывания», когда возникает кислородное голодание головного мозга в результате оттока крови из позвоночной артерии вниз, проводят стентирование подключичной артерии.
После перенесенного острого нарушения мозгового кровообращения эта малоинвазивная операция противопоказана в течение 2 месяцев. По истечению 8–10 недель врачи тщательно выбирают метод восстановления кровотока в ишемизированных участках головного мозга. И стентирование сонной или позвоночной артерии не всегда в приоритете, особенно при их кальцинозе или значительной извитости сосудов. В группе риска оказываются и пациенты в пожилом и старческом возрасте, гипертоники, аллергики.
При восстановлении проходимости прецеребральных артерий кровоснабжение головного мозга значительно улучшается, и пациент может почувствовать временное тепло в области головы. Такое часто встречается в практике анестезиолога, поэтому перед вмешательством он предупреждает больного о возможных ощущениях. Но, исходя из отзывов пациентов, чувство тепла длится недолго и не приносит особого дискомфорта.
Цена стентирования в первую очередь зависит от типа стента, степени поражения сосуда, тяжести сопутствующей патологии, требующей дополнительных процедур и манипуляций. Зависит стоимость и от вида применяемой ангиографии, контролирующей ход операции.
Сердце
Показаниями к реконструкции просвета коронарных артерий являются:
- прединфарктные состояния в виде нестабильной или тяжелой стабильной стенокардии;
- непосредственно острый инфаркт миокарда;
- приступы ишемических атак после перенесенного инфаркта.
Стенты устанавливают как в крупных сосудах, так и в их ветвях, а также в ранее подведенных шунтах. Причем в последнем случае часто бывает показано одномоментное множественное стентирование, например, 1 стент заводят в правую коронарную артерию (ПКА), 2–й – в шунт, подведенный к правой межжелудочковой артерии (ПМЖА), 3–й – в шунт, подведенный к ветви тупого края (ВТК). Такие операции длятся намного дольше обычных, и требуют особого мастерства от кардиохирурга.
Интервенционное каротидное стентирование с защитой от эмболов – проблемы методики
Отдел «Кардиохирургия»
Международный научно-клинический консенсус о «золотом стандарте» лечения атеросклеротических поражений сонных артерий состоялся около 20 лет назад, с завершением первых крупных рандомизированных клинических исследований (NASCET и др.) Тогда было сформировано положение о преимуществе хирургической каротидной эндартерэктомии над консервативными лечебными тактиками.
С наступлением 21 века возникла тенденция к бурному развитию эндоваскулярных методов — сначала рентгенхирургической баллонной дилятации стенозов сонных артерий, а потом и каротидных стентирований с противоэмболической защитой. Изменило ли это формулировку упомянутого консенсуса? К сожалению, пока что нет…
В 1999 году Mathias K et al. докладывали об опыте 799 ангиопластик у 633 больных (70% симптоматических и 30% асимптомных каротидных стенозов). Постоянный неврологический дефицит возникал в 2,7% случаев, был сделан вывод об эффективности каротидного стентирования, которое может применяться как у пациентов с показаниями к хирургическому варианту лечения, так и у больных с противопоказаниями к стандартной эндартерэктомии по техническим и медицинским причинам.
Уже через 5 лет Balzer K. (2004) проанализировал результаты крупных международных клинических исследований (ACAS, NASCET, ECST, ACST) и обозначил хирургическую тактику (эндартерэктомия) как наиболее приемлемую с точки зрения доказательности. Однако, то же самое сказать про стентирование сонных артерий, по мнению немецкого автора, нельзя. Дело не только в недостатке завершенных доказательных исследований (по состоянию на 2004 год). Точки зрения на связь между морфологией бляшки и риском эмболических осложнений на тот момент были слишком противоречивы. Приведены последовательные аргументы против дуплексного ультразвука как метода предоперационной оценки риска эмбологенности каротидной бляшки. Напротив, при транскраниальном допплере транзиторные эхосигналы высокой интенсивности (соответствующие отлетевшим от каротидных бляшек микроэмболам) при стентировании отмечаются существенно чаще, нежели при эндартерэктомии. В заключении Balzer K. сформулировал довольно жесткие положения о том, что эндартерэктомия остается «золотым стандартом», и, ввиду превосходства, не может сравниваться с каротидным стентированием по критериям эффективности и безопасности. Ангиографические техники можно применять только в контролируемых рандомизированных исследованиях для окончательного решения вопроса о судьбе метода. Публикация Balzer K. особенно ценна в связи с тем, что автор работает в одной из немецких клиник. А ведущие производители одноразового инструментария для каротидных ангиопластик в подавляющем своем большинстве не являются резидентами Германии. Таким образом, немецкий ученый выступил в качестве независимого эксперта, его статья вряд ли является проявлением информационного промышленного протекционизма и не обладает признаками «затравочной».
К 2008-му году появились 4-х летние результаты крупного рандомизированного мультицентрового сравнительного исследования по ангиопластике против эндартерэктомии при стенозах с тяжелой симптоматикой (EVA-3S). Вывод — безопасность стентирования необходимо улучшить перед тем, как рекомендовать данный метод в качестве альтернативы эндартерэктомии.
Naylor AR et al. (2009) через 5 лет после статьи Balzer K. по-прежнему констатировали недостаток доказательности вокруг методики каротидного стентирования (хотя за такой промежуток времени недвусмысленные клинические результаты рандомизированных trial-ов получить уже было бы можно). По-прежнему невнятны критерии отнесения пациента к категории «высокого риска инсульта». Между тем, в статье приведены миллиардные цифры ежегодных финансовых затрат на ненужные и необоснованные интервенции в системе здравоохранения США.
Наконец, во второй половине 2010-го года стали доступны для метаанализа результаты уже 4-х крупнейших сравнительных исследований дизайна «каротидное стентирование против эндартерэктомии» (EVA-3S, SPACE, ICSS и CREST). И, тем не менее, Van Damme H, Defraigne JO (2010) снова обнаружили отсутствие веских доказательств, которые бы обосновывали широкое повседневное использование ангиографической методики. Более того, авторы провели сводку большого количества научных сообщений по теме и выявили три закономерности:
А) Каротидное стентирование сопровождается превосходящим количеством перипроцедурных смертей от инсульта.
В) Рентгенхирургическая методика более затратна экономически.
С) Так же она сопровождается большим риском микроэмболизаций в процессе интервенции.
Рис. 1 — Детрит атеросклеротической бляшки сонной артерии, аспирированный при использовании антиэмболического протектора
Источник: Whitlow PL, Lylyk P, Londero H, Mendiz OA et al. Carotid artery stenting protected with an emboli containment system. Stroke. 2002 May; 33 (5): 1308-14. По всей видимости, единственным крупным источником положительных аргументов в пользу каротидного стентирования является на сегодняшний день trial SAPPHIRE, однако выборка для ангиопластик сонных артерий с противоэмболиечской защитой состояла только из пациентов с ВЫСОКИМ РИСКОМ эндартерэктомии.
Таким образом, к концу 2010-х поначалу оптимистичное отношение к ангиографическим техникам лечения атеросклеротических поражений сонных артерий сменилось скепсисом и критикой, наметилось ужесточение формулировок по отношению к каротидному стентированию. Так в чем же дело? Почему, несмотря на появление новых моделей стентов, разработку antijump-систем и новых конструкций защиты от эмболов результаты до сих пор спорные, и консенсус до сих пор не изменился — стентирование только у тех, кому противопоказана эндартерэктомия?
В крупнейшем отечественном Руководстве по рентгенэндоваскулярной хирургии сердца и сосудов под редакцией Л. А. Бокерия, и Б. Г. Алекяна (2008) приводится тезис о том, что противоэмболическая защита — в источнике детально описаны защиты баллонного типа, фильтры и устройства реверсивного кровотока — показана при всех каротидных стентированиях (соответствующий раздел Руководства составлен зарубежными авторами M. Henry, I. Henry, A. Polydorou, M. Hugel). Данный постулат подтвержден одной-единственной ссылкой на доклад Roubin GS, датируемый 2002-м годом (ссылка №39 на стр. 102 1-го тома Руководства).
Вместе с тем, есть свидетельства о сходной эффективности и безопасности ангиопластик сонных артерий вообще без противоэмболических защит. Все в том же Руководстве Л. А. Бокерия, и Б. Г. Алекяна (2008), в том же 1-м томе на той же 102-й странице в первом абзаце сверху написано: «Недавние исследования показали, что стентирование даже без защиты головного мозга может быть выполнено с приемлемым риском наступления в послеоперационном периоде инсульта/ смерти (2,9 — 8,2%)». И далее — подтверждение аж 10-ю ссылками (!) на статьи разных авторских коллективов. Kastrup A et al. (2008) констатировали, что «рутинное использование дистальных фильтров при каротидной ангиопластике/ стентировании противоречиво». Это послужило основанием для исследования связи между установкой этих фильтров и частотой новых нарушений в головном мозге по данным диффузной МРТ (дМРТ). Группы сравнения — 68 пациентов с защитой и 175 без какой-либо инструментальной антиэмболической протекции. ДМРТ выполняли непосредственно перед интервенцией и сразу после. Так же учитывались возраст и симптоматический статус. И вот что получилось:
Соотношение пациентов с признаками новых поражений в головном мозге после интервенции по данным дМРТ (все р < 0,05)
| 52% | 68% |
| Пациенты с симптомами | Асимптомные |
| 56% | 74% |
| Моложе 75 лет | Старше 75 лет |
| 46% | 67% |
При этом в группах ассимптоматических пациентов и у тех, кому больше 75 лет, пропорции больных с новыми поражениями и количеств новых патологических очагов в головном мозге после вмешательства незначительно отличались для категорий «с защитой»/ «без защиты». То есть при самой строгом инструментальном отражении методом дМРТ даже мельчайших клинически незначимых эмболизаций головного мозга выяснилось, что защита эффективна и принципиальна НЕ ВО ВСЕХ СЛУЧАЯХ и НЕ ДЛЯ ВСЕХ КОНТИНГЕНТОВ НАСЕЛЕНИЯ С ПОРАЖЕНИЯМИ СОННЫХ АРТЕРИЙ.
Maynar M et al. (2007) произвели проработку безупречной с точки зрения классической статистики выборки — 100 человек. Согласно основам биометрии достоверные различия на таком объеме особенно ценны, поскольку р менее 0,005 на сравнении больших (особенно многотысячных) групп, которые модны в современных многоцентровых клинических исследованиях, не всегда отражает важную, существенную межгрупповую разницу. Испанские клиницисты сознательно пошли по пути уменьшения количества манипуляций в ходе вмешательства, исходя из принципа «чем меньше инструментальной возни в супра-аортальном сосудистом древе, тем меньше риск смещения материала бляшек». Вообще же в преамбуле своей статьи Maynar M et al. акцентировали такие недостатки любых приспособлений каротидной защиты, как «дополнительные марипуляции, удорожание и увеличение риска процедуры». Кроме того, авторами упомянуты свидетельства о так называемой «тихой церебральной ишемии»у 25% (!) больных при стентировании с устройствами профилактики эмболий.
Итак, в работе Maynar M et al. (2007) оценки неврологического статуса, УЗИ сонных артерий и рентгенограмм шеи производились через 1, 3, 6 и 12 месяцев после вмешательства. И вот что получилось. 98 успешных установок стента из 100, перипроцедурные осложнения — 1 легкий инсульт, 1 инвалидизирующий инсульт с выпадением функций, 5 транзиторных ишемических атак. В течение follow-up периода зафиксировано 5 смертей, не обусловленных патологическим процессом в каротидных артериях, не было ни одного инсульта. Заключение: в приведенном исследовании каротидное стентирование без каких-либо устройств противоэмболической защиты было эффективным, безопасным, с низкой частотой перипроцедурных осложнений в пределах допустимых по AHACCR цифр (инсульт вследствие ангиопластики должен быть не более 6% у пациентов с симптомами и не более 3% у асимптомных).
Собственно, критика различных типов каротидных антиэмболических девайсов-протекторов и описание связанных с ними осложнений занимает достойное место почти во всех современных руководствах по стентированию сонных артерий. Попытки проведения устройств через точки патологических сужений сами по себе могут надрывать бляшку и вызывать фонтан крупных частиц детрита, могут случаться диссекции здоровой интимы с последующим генезисом тромботических микроэмболов. Случаются проблемы при извлечении защитного устройства в конце операции через сильно извитые участки артерии, бывают потери эмболов на этом этапе. Справедливо отмечается, что применение фильтров может сопровождаться спазмами сосуда.
Рис. 2 — Каротидный ангиоспазм из-за использования фильтра-улавливателя эмболов (указан стрелочкой). Слева — мощный спазм после постдилятации. Справа — остаточный спазм внутренней сонной артерии после удаления устройства защиты из сосудистого русла. Источник: Vijayvergiya R, Otaal PS, Bagga S, Modi M. Symptomatic carotid vasospasm caused by a distal-protection device during stent angioplasty of the right internal carotid artery. Tex Heart Inst J. 2010; 37(2): 226-9.
Свидетельства несовершенства существующих способов каротидной защиты при стентированиях столь весомы, что им посвящены крупные научные публикации. Например, Whitlow PL et al. (2002) при использовании антиэмболических протекторов баллонного типа в 5% случаев получали транзиторные неврологические нарушения. Piñero P et al. (2009), применявшие каротидные фильтры во время ангиопластик, наблюдали 3,5% неврологических осложнений, в том числе тяжелый инсульт. Они же провели подробный морфологический анализ фильтров после извлечения из сонной артерии. Был обнаружен интересный феномен — рыхлые конгломераты фибрина и тромбоцитов неплотно прилежат к наружным поверхностям пор фильтра, забивая их. По всей видимости, эти слепки способны отрываться от волокна сеточки протектора, далее лететь в церебральные сосуды и вызывать неврологические осложнения.
Рис. 3 — Фибрин и тромботические агрегаты на внешней (обращенной краниально) стороне фильтра-улавливателя.
А) Слепки фибрина и тромбоцитов, рыхло забившие поры на наружной поверхности каротидного фильтра.
В). Фильтр разрезан и вывернут, внутри его видны значительные массы крупных частиц. Источник: Piñero P, González A, Martínez E, Mayol A et al. Volume and composition of emboli in neuroprotected stenting of the carotid artery. AJNR Am J Neuroradiol. 2009 Mar; 30(3): 473-8.
Сравнивая эффективность и безопасность разных типов девайсов-протекторов для сонных артерий (баллонного и фильтрового), Kim SJ et al. (2007) использовали данные дМРТ головного мозга. В обеих группах частота перипроцедурных новых ишемических очагов составила около 39%, причем в 7-9% манифестировала клиника гемипарезов, атаксий, а так же инфарктов сетчатки. Примечательно, что дМРТ-признаки новых церебральных патологических очагов часто возникали в анатомических регионах, не связанных с бассейном «выключаемой» защитным устройством артерии (например, контралатерально).
Рис. 4 — Множественные новые гиперинтенсивные очаги после стентирования с использованием ловушки-фильтра у мужчины 71 года. Неврологической симптоматики не зафиксировано. Источник: Kim SJ, Roh HG, Jeon P, Kim KH et al. Cerebral ischemia detected with diffusion-weighted MR imaging after protected carotid artery stenting: comparison of distal balloon and filter device. Korean J Radiol. 2007 Jul-Aug; 8(4): 276-85.
Таким образом, на сегодняшний день можно констатировать КРИЗИС МЕТОДИКИ КАРОТИДНОГО СТЕНТИРОВАНИЯ С ИСПОЛЬЗОВАНИЕМ ПРОТИВОЭМБОЛИЧЕСКОЙ ЗАЩИТЫ. Не привнося значимого уменьшения процента обусловленных вмешательством неврологических осложнений, устройства защиты сами являются причиной специфических патологических реакций. Не все эмболы, летящие в головной мозг из бляшки, задерживаются девайсами. Однако при этом происходит значительное уменьшение церебрального кровоснабжения (даже при установке фильтра), мозговой кровоток перекрывается на длительный промежуток времени — до 11-ти минут. Не до конца ясно — что же, все-таки, губительней для серого и белого вещества cerebrum? Микроэмболизация артериол и прекапилляров? Так на микроциркуляторном уровне коллатерально-сетевая архитектура сосудистого русла исключает длительное запустение капилляров дистальней сладжа. Или же выраженная, длительная гипоксия от перекрытия внутренней сонной девайсом-протектором? В особенности у лиц, которым в силу действующего отраслевого клинического консенсуса противопоказана эндартерэктомия. То есть у больных с тяжелыми хроническими, сопутствующими заболеваниями, генерализованным атеросклерозом и без того подорванным потенциалом адаптации к гипоксии, с нарушениями в контралатеральных сонных артериях и разобщенным велизиевым кругом и др. И еще — защитные каротидные девайсы неоправданно усложняют и удорожают процедуру, увеличивают облучение врача и больного. По всей видимости, на текущем уровне развития науки наши знания об аксон-аксональных и метасимпатических взаимодействиях в системе кровоснабжения головного мозга не полны. Неизученные патологические сосудистые и сосудисто-глиальные рефлексы и реакции мозга на длительную гипоксию лежат в основе наблюдаемой при ангиопластике сонных артерий неврологичсекой симптоматики.
Выход из этого кризиса возможен по трем направлениям:
1) Глубокое изучение автономной нервной регуляции сосудов головного мозга, физиологических и патологических рефлексов, механизмов антигипоксической компенсации/ защиты нейронов и глиальных элементов.
2) Разработка новых фармпрепаратов — нейропротекторов; суперселективных ингибиторов нейронной передачи для рефлекторных дуг, задействующих крупные артерии; модуляторов коагуляции крови и тромбообразования в мелких сосудах головного мозга и др.
3) Технологическое совершенствование операции ангиографического стентирования сонных артерий с разработкой новых принципов доставки и антиэмболической защиты. Разработка новых устройств-протекторов, уменьшающих циркуляторную гипоксию перекрытия в несколько раз и обладающих упрощенной техникой быстрой доставки и установки, а так же гарантирующих более эффективное улавливание частиц детрита бляшки.
Признаками «концепта завтрашнего дня» в технологиях защиты от эмболов сонных артерий обладает устройство TWIN ONE производства Minvasys (Франция). Принцип действия — перекрытие внутренней сонной артерии баллоном-окклюдером только на момент постдилятации, поскольку, согласно многочисленным клиническим свидетельствам, это самый «эмболоопасный» момент ангиопластики.
Основоположник методики церебральной противоэмболической защиты при каротидной ангиопластике, J. Theron с соавторами, в 2009-м году доложил о своем опыте использования систем TWIN ONE в реальной клинической практике. Ими было выполнено 217 каротидных стентирований как у симптоматических, так и у асимптомных больных (209 пациентов, 8 из них перенесли двухстороннюю ангиопластику). Перипроцедурные осложнения — 1,8% (4 случая — 3 инсульта и одна транзиторная ишемическая атака) в течение 3-х часов после интервенции + 2 (0,92%) ишемических осложнения в течение госпитализации. Средняя продолжительность защитной окклюзии на постдилятации стента — 3,9 минут.
Таким образом, инновационная методика упрощенной противоэмболической защиты с помощью устройства TWIN ONE при ангиопластике сонных артерий имеет достаточную доказательную базу для своего применения, и может широко использоваться в российских клинических центрах. Возможно, это одна из тех технологий, благодаря которым стентирование сонных артерий обретет свое «второе дыхание».
Использованная литература:
1) Рентгеноэндоваскулярная диагностика и лечение: достигнутые рубежы и перспективы развития. Под ред. В. В. Демина. Оренбург, ИПК «Газпромпечать», ООО «Оргенбург-газпромсервис», 2010. — 608 с., с. 366 — 383. 2) Рентгеноэндоваскулярная хирургия заболеваний магистральных сосудов. Под. ред. Л. А. Бокерия, Б. Г. Алекяна, М. Анри. Том. 1. Москва, НЦССХ им. А. Н. Бакулева РАМН, 2008, 598 с., с. 101 — 148. 3) Balzer K. Treatment of carotid stenosis: carotid surgery or stent? In favor of operation. Herz. 2004 Feb; 29(1): 90-103. 4) Kastrup A, Gröschel K, Nägele T, Riecker A et al. Effects of age and symptom status on silent ischemic lesions after carotid stenting with and without the use of distal filter devices. AJNR Am J Neuroradiol. 2008 Mar; 29(3): 608-12. 5) Kim SJ, Roh HG, Jeon P, Kim KH et al. Cerebral ischemia detected with diffusion-weighted MR imaging after protected carotid artery stenting: comparison of distal balloon and filter device. Korean J Radiol. 2007 Jul-Aug; 8(4): 276-85. 6) Mas JL, Trinquart L, Leys D, Albucher JF et al. Endarterectomy versus Angioplasty in Patients with symptomatic severe carotid. Stenosis (EVA-3S) trial: results up to 4 years from a randomised, multicentre trial. Lancet Neurol. 2008 Oct; 7(10): 885-92. 7) Mathias K, Jäger H, Sahl H, Hennigs S, Gissler HM. Interventional treatment of arteriosclerotic carotid stenosis. Radiologe. 1999 Feb; 39 (2): 125-34. Maynar M, Baldi S, Rostagno R, Zander T et al. Carotid stenting without use of balloon angioplasty and distal protection devices: preliminary experience in 100 cases. AJNR Am J Neuroradiol. 2007 Aug; 28(7): 1378-83. 9) Naylor AR, Gaines PA, Rothwell PM. Who benefits most from intervention for asymptomatic carotid stenosis: patients or professionals? Eur. J. Vasc. Endovasc. Surg. 2009 Jun; 37(6): 625-32. 10) Piñero P, González A, Martínez E, Mayol A et al. Volume and composition of emboli in neuroprotected stenting of the carotid artery. AJNR Am J Neuroradiol. 2009 Mar; 30(3): 473-8. 11) Theron J, Venturi C, Reul J, Milosevic Z et al. Immediate and 30-day clinical outcome of patients treated with the TwinOne cerebral protection system: multicenter experience in 217 cases. Cardiovasc. Intervent Radiol. 2009 Nov; 32(6): 1139-45. 12) Van Damme H, Defraigne JO. Do we need a new carotid artery stenting trial? Acta Chir Belg. 2010, Jul-Aug; 110 (4): 432-44. 13) Vijayvergiya R, Otaal PS, Bagga S, Modi M. Symptomatic carotid vasospasm caused by a distal-protection device during stent angioplasty of the right internal carotid artery. Tex Heart Inst J. 2010; 37(2): 226-9. 14) Whitlow PL, Lylyk P, Londero H, Mendiz OA et al. Carotid artery stenting protected with an emboli containment system. Stroke. 2002 May; 33(5): 1308-14.
Реабилитация после операции
сонная артерия до и после стентирования
После вмешательства пациент на протяжении трех суток остается в стационаре под наблюдением врачей. Если постоперационный период протекает без осложнений, пациента выписывают под наблюдение амбулаторной службы. В первую неделю после операции запрещены любые физические нагрузки. В дальнейшем пациенту потребуется диета с исключением продуктов, способных повысить холестерин в крови (жирные, жареные блюда, жиры животного происхождения).
В поликлинике по месту жительства пациенту раз в год необходимо выполнения УЗИ сосудов шеи с целью оценки проходимости стента. Кроме этого, необходим постоянный прием кровьразжижающих препаратов, а в зависимости от уровня холестерина крови – липидснижающих препаратов.
Восстановление после
Пациент в первое время после завершения операции должен быть под постоянным врачебным наблюдением. Контролируют показатели артериального давления, состояние центральной нервной системы, место катетеризации артерии. Несколько часов нужен строгий постельный режим. Ограничение двигательной активности обычно продолжается около суток, затем больного переводят в общую палату и после стабилизации состояния выписывают.
В домашних условиях необходимо:
- принимать препараты для снижения свертывания крови – Аспирин, Деплатт;
- дозированные физические нагрузки в первые два месяца;
- избегать подъема тяжестей, стрессовых ситуаций;
- отказаться от курения и злоупотребления алкоголем;
- ограничить в питании поваренную соль, жирное мясо, сливочное масло, творог выше 5% жирности, кондитерские изделия, кофе и крепкий чай;
- выпивать за день около 1,5 литра воды при отсутствии отеков;
- поддерживать нормальный вес тела;
- не принимать горячий душ и ванну, не посещать баню или сауну.
Необходимо регулярно проходить обследование на содержание глюкозы и холестерина в крови, определять показатели свертывания, ежедневно измерять артериальное давление и пульс.
Если возникли признаки нарушения мозгового кровообращения, то требуется экстренная медицинская помощь.
К таким тревожным симптомам относятся:
- внезапное онемение руки и/или ноги;
- нарушение зрения;
- приступ головной боли с тошнотой и рвотой;
- неустойчивость походки;
- головокружение;
- сильная слабость;
- обморочное состояние;
- невнятная речь;
- изменение мимики.
Причины развития стеноза
Общая, внутренняя и наружная сонные артерии Знания о том, где находится сонная артерия у человека, очень важны. Информация о сосудах шеи, симптомах, лечении помогает спасти жизнь человеку.
Сонная артерия представляет собой парный сосуд. Она начинается в грудной части: правая — от плечеголовного ствола, левая — от аортальной дуги. Узнать, где находится сонная артерия у человека, можно на фото.
В преимущественном большинстве случаев сужение полости сосуда является следствием атеросклероза. Причиной развития генерализированного поражения сонных артерий считается нарушение нормального липидного обмена, которое провоцирует возрастная физиология, неправильное питание и так далее. Гладкомышечные клетки кровеносного сосуда скапливают липиды, которые образуют наслоения в артерии. С течением времени бляшки очень сужают просвет, значительно снижая норму линейной скорости кровотока по сонным артериям. Подобные патологические процессы способны вызвать полную его закупорку.
Помимо этого, стеноз может спровоцировать:
- генетическая предрасположенность;
- ожирение;
- дисплазия;
- тромбофлебит;
- сахарный диабет;
- синдром Такаясу;
- коллагеноз;
- эндартериит;
- гипертония;
- сифилис;
- туберкулез.
Уменьшение просвета, как и кинкинг внутренней сонной артерии, чаще наблюдается в мужчин, чем у женщин. Подобная статистика, прежде всего, обусловлена тем, что представители сильного пола в большей степени подвержены вредным привычкам. Никотин повышает число гомоцистеина в крови. Эта непротеиногенная аминокислота негативно влияет на липидный обмен, вызывает атеросклероз.
Диагностика патологии
Стеноз ОСА (общей сонной – внутренней сонной артерии) констатируется терапевтом, неврологом, либо кардиологом. Во время обследования врач выявляет аускультативный шум над пораженным сосудом. Для подтверждения диагноза и анализ функционирования сердца и сосудов могут быть назначены дополнительные исследования.
Детальная диагностика может включать:
- УЗИ;
- исследования крови, мочи;
- МРТ;
- Селективную ангиографию;
- КТ;
- ЭКГ сердца;
- биохимию.
УЗИ сонной артерии с цветовым картированием (допплерография)
Самые точные сведения о стенозе предоставляет ангиография. Процедура осуществляется под местной анестезией. Врач вводит катетер в полость артерии, затем направляется к месту патологии. Далее, в кровь впрыскивается контрастная жидкость и производится снимок.
Такое мероприятие дает возможность оценить параметр сужения, определить вероятность развития инсульта, провести стентирование. Если есть атеросклеротическая бляшка в сонной артерии, лечение следует проводить незамедлительно.
Прогноз
Трудовой прогноз определяется, исходя из наличия сопутствующих заболеваний, а также перенесенных инсультов. В случае отсутствия инсультов ранее инвалидность после стентирования пациенту не присваивается, а вот выраженное ограничение функций организма после ранее перенесенных инсультов является основанием для присвоения первой или второй группы инвалидности. В любом случае, трудовой прогноз определяется индивидуально в каждом конкретном случае.
Прогноз после операции для жизни и здоровья благоприятный – осложнения развиваются крайне редко, а риск развития инсультов сведен к минимуму. Тем не менее, прогноз может быть неблагоприятным в случае развития отдаленных последствий, так как потребуется повторная операция, переносимость которой пациентами хуже.
На представленном снимке ниже приведен удаленный участок сонной артерии со стентом, на котором вновь образовалась атеросклеротическая бляшка, причем уже через полгода после операции стентирования.
Послеоперационный период
Обычно стентирование сонных артерий имеет благоприятный прогноз. Риск развития осложнений после операции мал, но все же существует.
Самые серьезные последствия стентирования:
- Аллергия,
- Кровотечения,
- Гематома в месте введения катетера,
- Сердечный приступ,
- Инфицирование,
- Травмы или повреждения артерии,
- Перемещение стента,
- Рестеноз в районе установки стента,
- Закупорка сосудов головы эмболом или тромбом,
- Инсульт,
- Формирование тромба в длину стента,
- Ложная аневризма,
- Смерть больного.
Послеоперационные осложнения чаще развиваются у лиц из группы риска. К ним относятся пациенты, страдающие:
- Гипертонией,
- Аллергической реакцией на материалы, из которых изготавливают стент,
- Кальцификацией сосудов,
- Выраженным стенозом сосуда,
- Аномалиями в строении артерий,
- Атеросклерозом и тромбозом крупных сосудов организма.
В течение нескольких дней в месте, где находился катетер, остается синяк, отек и небольшое уплотнение. Больным в течение полугода после операции следует принимать «Клопидогрел», в течение всей жизни – «Ацетилсалициловую кислоту». Всем пациентам назначают лечебную физкультуру. Важно поддерживать общую двигательную активность.
Специалисты рекомендуют в раннем послеоперационном периоде:
- Избегать чрезмерных нагрузок,
- Не поднимать тяжестей,
- обратиться к врачу при появлении первых признаков ишемии мозга — шаткости походки, дисфонии, головной боли, односторонней парестезии,
- Не курить,
- Периодически сдавать кровь на холестерин, сахар,
- Регулярно измерять АД,
- Нормализовать массу тела,
- Заниматься физической культурой,
- Не принимать горячую ванну,
- Пить достаточное количество жидкости,
- Принимать антиагреганты.
После перенесенного стентирования состояние больных необходимо контролировать. Для этого им следует регулярно посещать врача, проходить обследование, лечить гипертонию, правильно питаться, избегать стрессов. Позитивные изменения в образе жизни помогут значительно повысить ее качество.
Стентирование сонной артерии — малотравматичная и эффективная операция, позволяющая вылечить больного и спасти ему жизнь. В результате болезнь перестает прогрессировать, мозговой кровоток и здоровье пациента восстанавливаются.
Источник: operaciya.info
Стоимость операции
Проведение данного вмешательства, как и любого рентген-хирургического метода лечения сосудов, возможно по квоте в рамках системы ОМС. Для этого после установления показаний для операции лечащий врач направляет пациента на консультацию к сосудистому хирургу. Если решение об операции принято, врач собирает необходимые документы (результаты обследования, выписки из стационара, справки о наличии инвалидности, если таковая имеется) и отправляет запрос в региональное подразделения Министерства здравоохранения. После получения из ближайшего города или из ЛПУ в городе пациента положительного решения о том, что они готовы принять больного на операцию, пациент ожидает квоту. Ожидание может затянуться на несколько месяцев, поэтому если у него есть возможность оплатить лечение и пребывание в этом ЛПУ, есть смысл воспользоваться лечением по платным услугам.
Проведение операции возможно в многопрофильном стационаре любого крупного города, при условии, что это ЛПУ имеет в своем составе отделение рентген-хирургических методов лечения и отделение сосудистой хирургии, а также соответствует стандартам кадрово-технического оснащения. Стоимость операции варьирует в пределах 60 тыс руб – 200 тыс руб. Пациенту необходимо учитывать не только стоимость самой операции, но и цену койко-дней, проведенных в стационаре. По более точной стоимости стентирования сосудов шеи пациента проконсультирует лечащий врач.