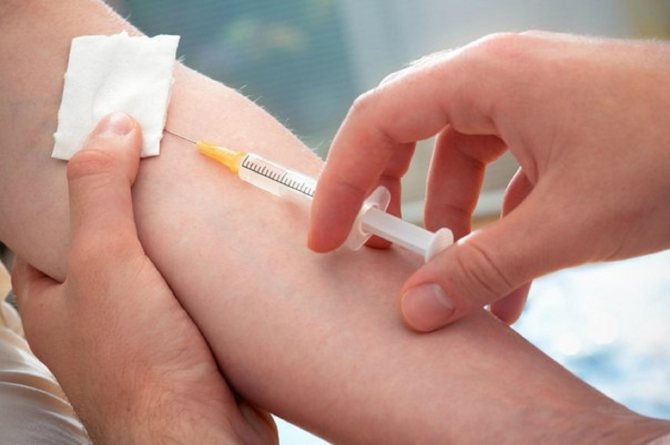
Крохотный воздушный пузырек-убийца, попавший в артерию и вызвавший мгновенную смерть персонажа, это, на минуточку, очень популярный герой детективных историй и триллеров. Загадочный негодяй в маске, капюшоне или надвинутой на глаза шляпе со злорадной ухмылкой поднимает шприц, и… зрители замирают в ожидании и предвкушении… А что же на самом деле будет, если ввести воздух в вену?
0
Источник:
Попадание воздуха в кровь с последующим перекрытием ее движения к сердцу или мозгу в медицине носит название воздушной эмболии. Что будет, если воздух попадет в вену? Летальный исход. Но, к счастью, не во всех случаях.
Что будет, если воздух попал в вену?
В медицинской практике процесс проникновения воздуха в какую-либо артерию, а также последующее перекрытие тока крови, идущего к мозгу или сердцу, именуют воздушной эмболией. Именно такого патологического состояния опасаются те, кому был случайно сделан укол воздухом в вену. Следует отметить, что действительно это может оказаться смертельной ситуацией, так как пузырь, попавший в вену, начинает постепенно перемещаться вдоль артерии, а затем попадает в систему самых мелких сосудов, которые в дальнейшем сужаются до капилляров. В таком месте воздух быстро останавливает ток крови, поступающий в какую-либо жизненноважную область организма.
Лечение
При развитии воздушной эмболии у человека необходимо провести срочные терапевтические мероприятия. Газовая эмболия – опасное состояние, и основные лечебные меры принимаются в стационарных условиях.
После доставки пациента в больницу его сразу необходимо подключить к аппарату искусственного дыхания, далее проводится реанимация.
Терапевтический метод
Чаще применяется компрессионное лечение, причем назначение зависит от реакции:
- Низкое давление с поставкой кислорода.
- Увеличение давления.
Начальные этапы лечения проводят с подачи малой дозы, доводя ее до 6 кгс/см². В отдельных случаях эффекта подобная терапия не дает.
Медикаментозный метод
Выбор лекарств зависит от того, как проявляются симптомы. При низком давлении необходим прием Допамина, Эпинефрина, Норадреналина и подобных средств. При возникновении отека мозга головы применяются стероидные препараты.
Инфаркт или инсульт?
Так что будет, если воздух попал в вену? По утверждению врачей, от перекрытия артерии воздухом пострадавший человек может действительно умереть. В этом случае речь идет о сердечной эмболии, которая вызывает довольно опасную для жизни воздушную коронарную пробку или так называемый инфаркт. Аналогичным образом эмболия в мозге вызывает инсульт. Однако стоит отметить, что случайное попадание воздуха в вену в 99% не вызывает летального исхода. Почему? На этот вопрос вы сможете найти исчерпывающий ответ чуть ниже.
Правила введения укола
Что будет, если воздух попал в вену? Этот вопрос возникает у людей не только из-за фильмов и детективных романов, но и вследствие того, что медицинские сестры перед инъекцией стараются тщательно выдавить из шприца или капельницы все имеющиеся там пузырьки. Такая осторожность работников поликлиник невольно наталкивает пациента на мысль о том, что если ввести воздух в вену, то непременно случится что-то очень страшное. Однако это не так. Просто подобные процедуры обязательны для любых видов инъекций. Во-первых, если не убрать все пузырьки, то будет довольно проблематично ввести препарат быстро и безболезненно. Во-вторых, если воздух все же попал, то в первые минуты пациент будет действительно ощущать «местный» дискомфорт, называя укол «больным». Но как показывает практика, такие неприятные симптомы пропадают через некоторое время.
Именно по этим причинам медсестры стараются делать внутривенные, подкожные или внутримышечные инъекции по всем правилам. Ведь мало кому понравится «больной» укол, после которого сводит руку, ногу или прочие части тела.
Симптомы и проявления
Если воздух проникает медленно и в малом количестве, симптомы не появляются, в противном случае наблюдаются подобные проявления:
- Общая слабость, апатия.
- Головокружение, обморочные состояния.
- Онемение рук, ног.
- Взбудораженность.
- Сыпь на кожных покровах, зуд.
- Невнятность речи.
- Ощущение покалывания в пальцах рук, ног.
- Суставная боль.
- «Мушки» в глазах.
- Посинение кожи лица, губ, верхних, нижних конечностей.
- Тремор головы, конечностей.
- Кашель со слизью с примесью крови.
- Тошнота, рвота.
- Резко падает давление.
- Учащение сердцебиения.
- Галлюцинации.
- Пена изо рта.
- Ухудшение движения скелета грудной клетки, затруднение вдоха.
- Ухудшение координации движений.
Закупорка крупного сосуда мозга сопровождается потерей сознания, возникновением регулярно повторяющихся судорог. В наиболее серьезных ситуациях не исключен паралич.
Кубик воздуха в вену: смертельно или нет?
Если вы заметили, что во время укола небольшие пузырьки воздуха попали в ваш кровоток, то не стоит сразу же впадать в панику — летального исхода в такой ситуации точно не будет. Более того, переживать по этому поводу имеет смысл лишь в том случае, если была неправильно сделана исключительно внутривенная инъекция, так как воздух, попавший в мышечную ткань или под кожу, практически тут же растворяется в клетках, не оставляя после себя никаких последствий, разве что непродолжительный дискомфорт в месте укола.
Что касается внутривенной инъекции, то здесь все зависит от размера самого пузырька. Если пустить воздух в вену совсем немного, то он тут же рассосется в клетках тела, как и в случае с внутримышечным или подкожным уколом. Именно поэтому случайное попадание маленьких пузырьков в организм никак не отразятся на здоровье пациента.
Симптомы ВЭ
Признаки и симптомы воздушной эмболии могут быть следующими:
- боль в суставах или мышцах;
- нарушения сердечного ритма;
- размытость зрения;
- беспокойство;
- кожный зуд;
- судороги;
- выделение пены с кровью изо рта;
- низкое артериальное давление и головокружение;
- чувство нехватки воздуха и учащенное дыхание;
- боль в грудной клетке;
- чрезвычайная усталость;
- тремор;
- потеря координации;
- зрительные или слуховые галлюцинации;
- тошнота или рвота;
- цианоз (синеватый цвет кожи, раньше всего появляется на губах и ногтевых пластинах);
- паралич или слабость в конечностях;
- потеря сознания.
Если у аквалангистов в течение 10–20 минут после всплытия с большой глубины появляются эти симптомы – они, скорее всего, имеют воздушную эмболию. Им необходимо как можно быстрее оказать медицинскую помощь.
Какая доза воздуха при уколе опасна для жизни?
Как было сказано выше, во время обычной инъекции в организм может случайно попасть лишь минимум воздушных пузырьков, которые никак не повлияют на самочувствие человека. Что касается возможного летального исходя, то для этого надо очень постараться. Ведь по утверждению специалистов, воздушная эмболия возникнет лишь в том случае, если в вену ввести, как минимум 200 мл пузырьков. Только в этом случае они не сумеют рассосаться должным образом, чем вполне могут вызвать инсульт или инфаркт.
Профилактика патологии
Профилактика воздушной эмболии при операционных вмешательствах на венах и при внутривенных инъекциях – запрет манипуляций без наложения провизорного и замкнутого жома.
Для предупреждения патологии нужна правильно смонтированная система для переливания крови, профессиональное выполнение процедуры гемотрансфузии, запрет манипуляций без наложения провизорного и замкнутого жома.
Куда особенно опасно вводить воздух?
Чуть выше мы рассказали вам о том, что попадание воздуха в организм во время внутримышечной или подкожной инъекции ничем не угрожает жизни человека. Более того, если был введен шприц с воздухом в вену, то это тоже не смертельно. И это никак не связано с количеством пузырьков. Ведь летальный исход не наступит из-за случайного попадания воздуха в какую-либо из мелких вен. В связи с этим авторам бестселлеров целесообразно писать о безжалостном убийстве жертв при помощи больших шприцов и уколов в главную артерию. Ведь только так у пациента вскоре может вполне случиться инсульт или инфаркт.
Защита от эмболий при каротидном стентировании
Защита от эмболий при каротидном стентировании — каковы варианты?
В последние годы увеличивается число рентгенэндоваскулярных пластик сонных артерий, возрастает популярность этих методик. Это приводит к актуализации глубоких исследований по безопасности вмешательств данной категории. Серьезными проблемами так же являются специфика осложнений ближайшего и отдаленного послеинтервенционного периода, профилактика этих осложнений. Каротидное стентирование сопряжено с риском весьма специфичных состояний, которые резко увеличивают неблагоприятные риски для пациентов и потому крайне нежелательны:
1). Синокаротидный рефлекс, индуцированная брадикардия; спазм сонных артерий, нарушения гемогидробалланса и труднокупируемая послеоперационная гипотония.
2). Тромбоэмболические осложнения, связанные с разрушением атеросклеротической бляшки и миграцией крупных детритных фрагментов в сосуды бассейнов внутренней и наружной сонных артерий. Это чревато ишемическими инсультами, поражениями сетчатки глаз (рис. 1) и другими тяжелыми патологическими процессами.
Рис. 1. Случай эмболизации ретинальной артерии у пациента 69 лет после каротидного стентирования с дистальной противоэмболической защитой. А, В — Офтальмоскопия справа, глазное дно. Стрелками отмечены белые артериолы без перфузии и множественные ишемические очаги, включая диск зрительного нерва. С — клиническая периметрия, дефект медиальных полей зрения правого глаза. По данным Yamasaki H, Matsubara S, Sasaki I, Nagahiro S. Retinal artery embolization during carotid angioplasty and carotid artery stenting: case report. Neurol. Med. Chir. (Tokyo). 2009 May, 49 (5), р. 213-216.
Именно поэтому в последние годы достигнут консенсус об обязательном использовании устройств защиты головного мозга от эмболии при каждом каротидном стентировании. Однако эта мера имеет свои ограничения и зачастую влечет негативные последствия.
Не так давно группа специалистов из Питтсбурга (Siewiorek GM et al., 2009, Пенсильвания, США) провела испытания 4-х разных типов фильтров дистальной каротидной защиты in-vitro (Gail M. Siewiorek et al., 2009). В тестах участвовали модели устройств крупнейших производителей с различными методами фильтрации эмболоопасных фрагментов (нитиноловая сетка, система полимерных волокон, полиуретановые мембраны) и с различными диапазонами размеров пор фильтрации (40 — 200 мкм.).
Рис. 2. Имитация бифуркации наружной и внутренней сонных артерий со стенозом одной из веток для исследований и инноваций в области каротидного стентирования (по материалам Siewiorek GM, Wholey MH, Finol EA. In vitro performance assessment of distal protection filters: pulsatile flow conditions. J. Endovasc. Ther., 2009 Dec; 16/ 6, р. 735-43).
Каротидная бифуркация была смоделирована силиконовой конструкцией с имитацией 70% стеноза внутренней сонной артерии, причем все размеры макета (протяженность, калибры просветов, углы бифуркации) были идентичны естественным анатомическим. В качестве аналога крови использовали 60% раствор глицерола в деионизированной воде. Насос нагнетал ток жидкости пульсацией, имитирующей сокращения сердца, с периодом 0,92 сек. (65 в минуту) и объемной скоростью 360 мл/ мин. Микросферы поливинилового спирта диаметром 40 — 900 мкм имитировали эмболы, которые должны были быть уловлены фильтрами.
Недостатком данной модели является отсутствие насыщенности экспериментального раствора форменными элементами (7-8 мкм), которые, как известно, существенно влияют на реологию, а так же привносят фактор опасности тромботических процессов, снижающих эффективность противоэмболической защиты фильтрами. К тому же, не вполне изучено, как прохождение через фильтры сказываются на свойства эритроцитарных мембран (заряд, рецепторы, целостность липидного бислоя и др.), нарушения которых могут предрасполагать к образованию сладжей и микроциркуляторным нарушениям в церебральном сосудистом русле. Силиконовая трубка не отражает действительной динамики эластичной отдачи сосудистой стенки в течение сердечного цикла. Наконец, дизайн исследования Siewiorek GM et al. (2009) не вполне конкретно отразил значимость момента извлечения фильтра для роста эмболической опасности.
Тем не менее, даже в таких «щадящих» условиях испытания 100%-ная эффективность противоэмболической защиты не была достигнута ни для одной модели устройств. Более того, выявлено, что фильтры с лучшей эффективностью в большей степени нарушали как сосудистое сопротивление, так и перфузионную динамику дистальней точки фильтрации.
Устройства реверсированного кровотока многими авторитетными источниками рекомендуются в качестве средства выбора при эндоваскулярной каротидной пластике с труднодоступными извитыми стенозами, изъязвленными бляшками, при повышенном риске дистальных эмболий. Однако и с инструментами этого типа не все однозначно. Серьезный опыт исследований эффективности и безопасности этих приспособлений имеется у японских ученых (Taha MM et al., 2009). Их работа (рис. 3) посвящена детекции новых очагов церебральных ишемических повреждений методом диффузной спектральной МРТ сразу после каротидного стентирования с использованием разных типов защитных устройств (в качестве контроля — предоперационные МРТ-сканограммы тех же пациентов). Массив данных сформирован на основе 98 вмешательств у 95-ти пациентов. 117 новых ишемических очагов в головном мозге было зафиксировано после ангиопластик, при этом у трех больных прослеживалась инсультная клиника, соответствующая повреждению на стороне операции. В остальных случаях цереб-ральная ишемия носила бессимптомный характер. Частота новых эмболических поражений после ангиопластики была выше в группе, где применялись двухбаллонные устройства.
Кроме того, приспособлениями реверсированного кровотока, как правило, приходится перекрывать просвет артерии на довольно длительные промежутки времени (более 10 минут). Это критично для случаев компрометированного кровоснабжения по контралатеральной артерии, для больных с разобщенными вариантами анатомии велизиева круга и др. Механизм действия устройств реверсированного кровотока подразумевает создание длительных отрицательных градиентов давления в точке бифуркации. В свою очередь, не изучено, как это влияет на различные слои сосудистой стенки, в том числе и за пределами бляшки, и как данное влияние сказывается на статистике рестенозов в отдаленном периоде.
Рис. 3. Диффузная спектральная МРТ до (А) и после (В) каротидного стентирования с противоэмболической защитой. Новые очаги ишемии на стороне вмешательства. По данным Taha MM, Maeda M, Sakaida H, Kawaguchi K et al. Cerebral ischemic lesions detected with diffusion-weighted magnetic resonance imaging after carotid artery stenting: Comparison of several anti-embolic protection devices. Neurol. Med. Chir. (Tokyo). 2009 Sep., 49/ 9, р. 386-93.
Согласно итогам известного исследования ICAROS, показания к использованию противоэмболической защиты при каротидном стентировании формулируются по характеристикам и составу бляшки, визуализированной в В-режиме с дуплексной допплерографией при УЗИ, с использованием специализироанной шкалы GSM. При индексе GSM более 50, устройства для защиты мозга во время рентгенхирургической пластики сонных артерий не обязательны. Однако такая формулировка не встретила консенсуса среди российских интервенционалистов — в ведущих отечественных руководствах по рентгенхирургии неоднократно формулировался тезис о непременном использовании дистальных защит при любой каротидной ангиопластике.
Таким образом, в повседневной клинической практике возможны ситуации, когда риск осложнений от использования наиболее распротраненных типов противоэмболических защит сопоставим с риском незначительной эмболизации при ангиопластике без систем улавливания детрита разрушаемой бляшки (например, при GSM более 50-ти или при нарушениях контралатерального каротидного кровотока/ велизиева круга, исключающих длительную блокаду кровоснабжения головного мозга). Именно для таких особенных случаев компания Minvasys разработала уникальную, не имеющую аналогов на рынке систему TWIN ONE (https://www.minvasys.com/products/details/id/6,twin-one).
Это двухбаллонное устройство, конструктивно сочетающее баллон дистальной защиты и баллон для постдилятации раскрытого нитинолового стента. Защита от фрагментов разрушенной бляшки происходит только на этапе постдилятации. Однако сам по себе этот этап вмешательства значительно упрощается технически, к тому же длительность перекрытия церебрального кровотока на стороне защиты сокращается до 2-4-х минут.
Рис. 4. Система TWIN ONE производства MINVASYS.
Список литературы:
1). Рентгеноэндоваскулярная диагностика и лечение: достигнутые рубежы и перспективы развития. Под ред. В. В. Демина. Оренбург, ИПК «Газпромпечать», ООО «Оргенбург-газпромсервис», 2010. — 608 с., с. 366 — 383.
2). Рентгеноэндоваскулярная хирургия заболеваний магистральных сосудов. Под. ред. Л. А. Бокерия, Б. Г. Алекяна, М. Анри. Том. 1. Москва, НЦССХ им. А. Н. Бакулева РАМН, 2008, 598 с., с. 101 — 148.
3). Siewiorek GM, Wholey MH, Finol EA. In vitro performance assessment of distal protection filters: pulsatile flow conditions. J Endovasc Ther. 2009 Dec; 16 (6): 735-43.
4). Taha MM, Maeda M, Sakaida H, Kawaguchi K et al. Cerebral ischemic lesions detected with diffusion-weighted magnetic resonance imaging after carotid artery stenting: Comparison of several anti-embolic protection devices. Neurol Med Chir (Tokyo). 2009 Sep;49(9):386-93.
5). Yamasaki H, Matsubara S, Sasaki I, Nagahiro S. Retinal artery embolization during carotid angioplasty and carotid artery stenting: case report. Neurol Med Chir (Tokyo). 2009 May; 49 (5): 213-6.
Какие следы остаются?
Возвращаясь к детективным романам, следует отметить, что довольно часто представленный способ убийства выбирается исходя из того, что в дальнейшем судмедэксперты не смогут выявить истинную причину смерти человека. Но это такой же миф, как и летальный исход от одного небольшого «воздушного» укола. Дело в том, что любой специалист способен практически сразу же определить недавнюю инъекцию, тем более если она была сделана только воздухом. Ведь после смерти человека место укола становится очень темным, а вокруг него появляется светлый ореол. Что касается обычной неправильно сделанной инъекции, то в этом случае пациенты могут в дальнейшем наблюдать у себя небольшие синяки, а также шишечки или гнойнички. Как правило, гематомы в месте укола довольно быстро рассасываются сами. Но если по каким-либо причинам этого не произошло, и человек начинает ощущать боли, у него повышается температура и т. д., то следует тут же обратиться к врачу, так как вполне вероятно, что в ранку попала серьезная инфекция.
Причины возникновения
Самая главная причина развития патологии — несоблюдение техники осуществления инъекций. Когда игла от шприца попадает в кровеносный сосуд, маслянистый раствор способен закупорить артерию, вызвав тромбоэмболию в этой зоне и некроз. Иногда заболевание возникает, если инъекция делается в плотный инфильтрат, появившийся вследствие прошлого укола. Факторами риска развития патологии являются:
- нарушение асептических требований;
- ускоренная инфузия;
- использование недостаточно разогретого раствора.
Следует учитывать, что масляные растворы воспрещается вводить внутривенно. В условиях стационара подобные инциденты исключаются, однако в домашних условиях пациенты иногда некорректно применяют медикаменты, что и становится причиной масляной эмболии.
Как правильно удаляется воздух?
Правила по введению укола для всех одинаковы. Именно поэтому абсолютно каждый медицинский работник обязан перед инъекцией устранять воздух из медицинского приспособления. А как именно это делается, рассмотрим чуть далее.
- Из шприца (для внутримышечной, внутривенной или подкожной инъекции). После набора лекарственного препарата шприц поднимается вертикально иглой вверх, а затем медсестра производит легкие щелчки по его корпусу, тем самым сбив все пузырьки вместе (в один воздушный карман). Далее несильным нажатием на поршень воздух выдавливается. При этом следует обязательно выпустить некоторую часть и лекарственного препарата, вместе с которым уйдут все оставшиеся пузырьки.
- Из капельниц. Перед тем как ставить больному систему, медицинские сотрудники проделывают все те же самые действия, что и со шприцом перед уколом. Кстати, если жидкость в капельнице закончится до того, как медсестра вынет иглу из вены пациента, то воздух в любом случае не попадет в человеческий организм, так как для этого в системе просто не хватит давления.
- Из сложных медицинских аппаратов. В таких приспособлениях, где может накопиться достаточное количество воздуха для летального исхода, существуют специальные фильтры, которые в автоматическом режиме убирают абсолютно все имеющиеся пузырьки.
Советы
Чтобы избежать неприятных последствий при внутривенных введениях лекарства, лучше всего придерживаться некоторых правил:
- Обращаться за медицинской помощью в учреждения с хорошей репутацией.
- Избегать самостоятельного введения лекарств, особенно если такие навыки отсутствуют.
- Не давать делать уколы и ставить капельницы людям, не имеющим профессиональной подготовки.
- При вынужденном проведении процедур на дому тщательно удалять воздух из капельницы или шприца.
В каких случаях может еще возникнуть воздушная эмболия?
Довольно часто с таким патологическим состоянием, которое угрожает жизни человека, сталкиваются водолазы. Происходит это в таких ситуациях, когда у профессионального дайвера заканчивается воздух на большой глубине, и он пытается быстро всплыть на поверхность, при это задержав дыхание. В этом случае воздух, находящийся в легких, начинает расширяться вследствие уменьшения давления. В результате такого явления происходит быстрое и довольно сильное наполнение внутренних органов дыхания пузырьками, что в конце концов может привести к моментальному разрыву маленьких мешочков, называемых альвеолами. После этого воздух постепенно поступает во все кровеносные сосуды, что в итоге и приводит к воздушной эмболии, то есть инсульту или инфаркту.
Диагностика заболевания
Диагностирование заболевания ведется путём осмотра больного. Если больной не потерял сознание, можно наблюдать признаки воздушной эмболии:
- затруднённое дыхание;
- болевые ощущения в сердце;
- сухой кашель.
Нередко после этих симптомов наступает потеря сознания.
При бессознательном состоянии диагноз воздушной эмболии подтверждают симптомы:
При диагностике используется стетоскоп, ЭКГ, ультразвуковое исследование, магнитно-резонансную томографию. Обязательно измеряют центральное венозное давление.
Для диагностики при внезапной смерти выполняется следующее: сердце помещают под воду, делают прокол правой его части. Если из сердечной полости выходят пузырьки воздуха, то причиной смерти стала воздушная эмболия.