Симптомы и виды астмы
Большинство людей с астмой испытывают следующие симптомы:
— Кашель. Обычно он возникает ночью или рано утром, что может вызывать бессонницу и ранние пробуждения. В некоторых случаях кашель — единственный признак заболевания и может сопровождаться выделением мокроты.
— Свистящие или жужжащие хрипы. Эти звуки слышны не только врачу, но и пациенту и окружающим.
— Ощущение тяжести в грудной клетке. Пациенты часто сообщают о дискомфорте и давлении в этой области.
— Одышка. Некоторые пациенты испытывают нехватку воздуха, недовольство вдохом или трудности с дыханием.
Симптомы астмы варьируются как между разными людьми, так и у одного пациента со временем. Частота проявления симптомов также различна: у одних они возникают раз в несколько месяцев, у других — еженедельно или ежедневно. В некоторых случаях симптомы легкие, в других могут потребовать больничного. Течение болезни иногда угрожает жизни, что требует срочной госпитализации.
При тяжелом приступе дыхательные пути могут сужаться, и уровень кислорода в крови становится критически низким, что требует неотложной медицинской помощи, так как астматический статус может привести к летальному исходу. Однако при правильном лечении большинство пациентов могут вести полноценную жизнь, иногда даже без симптомов или с минимальными проявлениями заболевания.
Врачи подчеркивают важность осведомленности о бронхиальной астме, так как это заболевание затрагивает миллионы людей по всему миру. Специалисты отмечают, что правильное понимание причин и механизмов астмы может значительно улучшить качество жизни пациентов. Врачи рекомендуют ознакомиться с актуальными статьями и видео, которые объясняют симптомы, методы диагностики и современные подходы к лечению. Они акцентируют внимание на необходимости индивидуального подхода к каждому пациенту, так как бронхиальная астма может проявляться по-разному. Образовательные материалы помогают не только пациентам, но и их близким лучше понять, как справляться с этим заболеванием и предотвращать обострения. Врачи также советуют регулярно проходить контрольные обследования и следовать рекомендациям по лечению, чтобы минимизировать риски и улучшить общее состояние здоровья.
https://youtube.com/watch?v=BMToUGx5dng
Экзогенная (аллергическая, атопическая) бронхиальная астма
Аллергическая бронхиальная астма — наиболее распространенная форма заболевания. Аллергия и астма часто проявляются одновременно. Аллергический ринит (сенная лихорадка) — одна из самых распространенных аллергий, способствующая развитию бронхиальной астмы. Основой аллергической бронхиальной астмы является нарушение реакции организма на определенные вещества и избыточная выработка гистамина — ключевого медиатора аллергических реакций.
Гистамин вызывает обострение бронхиальной астмы. Наиболее распространены аллергены, проникающие в организм через дыхательные пути. Симптомы аллергического ринита включают насморк, чихание, обильное выделение слизи и слезотечение. Хроническое скопление слизи на задней стенке глотки может вызывать кашель. Аллергический ринит усугубляет проявления экзогенной бронхиальной астмы. Поэтому важно своевременно лечить аллергический насморк, и на сегодняшний день существует множество эффективных методов для этого.
| Тип ресурса | Тема | Ссылка/Название (пример) |
|---|---|---|
| Статья | Диагностика бронхиальной астмы | “Современные методы диагностики бронхиальной астмы” – статья из журнала “Пульмонология” |
| Видео | Управление приступом астмы | “Первая помощь при приступе бронхиальной астмы” – видеоролик на YouTube канале “Здоровье нации” |
| Статья | Лекарственные препараты для лечения астмы | “Ингаляционные глюкокортикостероиды: эффективность и побочные эффекты” – статья на медицинском портале |
| Видео | Физиотерапия при бронхиальной астме | “Дыхательная гимнастика при астме” – видеоурок от врача-пульмонолога |
| Статья | Профилактика обострений астмы | “Факторы риска обострения бронхиальной астмы и методы их минимизации” – статья научного журнала |
| Видео | Жизнь с бронхиальной астмой: советы и рекомендации | “Как жить полноценной жизнью с астмой” – интервью с врачом и пациентом |
| Статья | Астма у детей | “Особенности диагностики и лечения бронхиальной астмы у детей” – статья медицинского сайта для родителей |
| Видео | Астматический статус: что делать? | “Астматический статус: алгоритм действий” – обучающее видео для медицинских работников |
Астма физического усилия, или напряжения
Астма, вызванная физической нагрузкой, проявляется только во время упражнений. Даже у профессиональных спортсменов симптомы могут возникать во время интенсивных тренировок.
При обострении астмы, связанной с физической активностью, максимальное сужение дыхательных путей происходит через пять-двадцать минут после начала нагрузки. Также могут возникать свистящие хрипы и кашель.
Бронхиальная астма — это хроническое заболевание, которое вызывает множество вопросов и обсуждений среди людей. Многие пациенты делятся своими историями о том, как им удалось справиться с симптомами, используя различные методы лечения и изменения в образе жизни. В статьях и видео на эту тему часто упоминаются важность правильной диагностики и регулярного контроля состояния. Люди рассказывают о том, как важно избегать триггеров, таких как аллергены и загрязненный воздух, а также о значении физической активности и правильного питания. Видеоролики с советами от врачей и опытных пациентов помогают развеять мифы и дать надежду тем, кто только начинает свой путь с этим заболеванием. Обсуждения на форумах и в социальных сетях создают сообщество поддержки, где люди могут обмениваться опытом и находить вдохновение для борьбы с астмой.
https://youtube.com/watch?v=DByHK5sR23w
Эндогенная, или кашлевая астма
Эндогенная астма проявляется выраженным кашлем, но приступы удушья отсутствуют. Кашлевая бронхиальная астма — одна из самых распространенных форм заболевания, часто незамеченная, из-за чего пациенты не получают необходимого лечения. Многие не подозревают о наличии астмы, годами страдая от кашля и принимая противокашлевые препараты, которые не помогают, но не обращаются к врачу.
Если вас беспокоит продолжительный кашель, обратитесь к специалисту. Врач предложит диагностику, включая исследование функции внешнего дыхания и пикфлоуметрию, для выявления астмы.
При этом приступы часто возникают ночью — это называется ночной астмой. Симптомы могут включать свистящие хрипы, кашель и одышку. Нередко к эндогенной или кашлевой астме присоединяется экзогенная (аллергическая) бронхиальная астма, что приводит к смешанной форме заболевания.
Рефлюкс-индуцированная бронхиальная астма
Гастроэзофагеальный рефлюкс у детей, то есть обратный заброс кислого содержимого желудка в пищевод, наблюдается у 50–60% детей с астмой. Связь между изжогой и астмой была отмечена еще в XIX веке.
Современные исследования объясняют развитие бронхиальной астмы на фоне рефлюкса двумя механизмами. Первый — аспирационный, когда желудочное содержимое попадает в дыхательные пути. Второй — рефлекторный, при котором кислота из желудка, попадая в пищевод, активирует рецепторы и может спровоцировать приступ астмы.
При подозрении на рефлюкс как причину бронхиальной астмы проводится диагностика для выявления гастроэзофагеальной рефлюксной болезни, чаще всего с помощью суточного мониторинга рН. Если диагноз подтвержден, лечение рефлюкса (включающее диету, изменение привычек — например, избегание наклонов и лежания после еды, а также медикаменты, снижающие кислотность и улучшающие продвижение пищи) может полностью устранить симптомы астмы.
https://youtube.com/watch?v=WNmNNdkHY90
Факторы риска и механизмы развития астмы
Развитие астмы связано с хроническим воспалением дыхательных путей, повреждающим бронхиальный эпителий. Это вызывает структурные и функциональные изменения в бронхах, известные как «ремоделирование» дыхательных путей. Основные причины рецидивирующих обострений астмы — воспалительные процессы, ремоделирование и нарушения регуляции функции бронхов.
Ключевым нарушением при бронхиальной астме является обструкция бронхов, что ухудшает проходимость дыхательных путей. Это состояние возникает из-за повышения тонуса гладкой мускулатуры, отека стенок бронхов, снижения эластичности тканей и избыточной продукции слизи. Обострения астмы часто связаны с усилением воспалительных процессов и могут быть спровоцированы респираторными инфекциями, аллергенами или другими факторами. Дыхательная недостаточность при бронхиальной астме развивается из-за ухудшения проходимости бронхов, что снижает доставку кислорода к тканям и истощает дыхательную мускулатуру.
Факторы развития заболевания
Существует множество факторов, способствующих развитию бронхиальной астмы, и у одного человека может наблюдаться сочетание нескольких из них. Рассмотрим ключевые причины возникновения этого заболевания.
Наследственность
Генетическая предрасположенность считается одной из основных причин астмы, встречающейся примерно в трети случаев, особенно у детей. Дети матерей с бронхиальной астмой имеют повышенный риск заболевания. Астма может передаваться через поколения в семье. Если один из родителей болен астмой, вероятность заболевания у ребенка составляет 20–30%. Если оба родителя страдают астмой, риск возрастает до 75%.
Несмотря на генетическую предрасположенность, развитие астмы можно предотвратить, устраняя провоцирующие аллергены. Исследования показывают, что место и время рождения не влияют на возникновение аллергических реакций и бронхиальной астмы.
Вредные производственные факторы
Исследование влияния пыли, газов и паров на респираторные заболевания в производственной среде показало, что хронический кашель с мокротой чаще встречается у работников, подвергающихся производственным опасностям. В этой группе также зарегистрированы случаи впервые диагностированной бронхиальной астмы. Патологическая реакция бронхов при профессиональной астме сохраняется даже при снижении контакта с вредными факторами. Степень тяжести профессиональной астмы зависит от продолжительности заболевания и проявляемых симптомов, а не от возраста, пола, типа вредного фактора или курения.
Экология
Научные исследования показывают, что неблагоприятные экологические условия способствуют развитию бронхиальной астмы в 5% случаев. Выхлопные газы и высокая влажность оказывают особенно негативное влияние.
Питание
Исследования показывают, что потребление растительной пищи, богатой витаминами и клетчаткой, облегчает течение бронхиальной астмы. Напротив, преобладание жирных продуктов животного происхождения может усугубить заболевание и привести к частым обострениям.
Моющие средства
Исследования выявили, что моющие средства способствуют возникновению бронхиальной астмы. Средства для мытья полов и чистящие аэрозоли содержат компоненты, способствующие развитию заболевания у взрослых. Их использование связано с примерно 18% новых случаев астмы.
Факторы, провоцирующие сужение просвета бронхов
Патологические изменения, приводящие к сужению бронхов, затрагивают слизистую оболочку, подслизистый слой и мышечную оболочку бронхиального дерева.
Факторы, способствующие сужению бронхов:
— Образование слизистых пробок. Приступ бронхиальной астмы, особенно длительный, может сопровождаться образованием густой мокроты, которая перекрывает просвет бронхов. Это часто связано с тяжелыми обострениями астмы.
— Патологические изменения в стенках бронхов. Увеличивается количество слизеобразующих клеток, развивается отек стенки, а мышечная оболочка бронхов гипертрофируется.
— Спазм гладкой мускулатуры бронхов. Это наиболее вероятная причина острых приступов астмы.
Продолжительность приступов и их невосприимчивость к лечению связаны с закупоркой бронхов слизистыми пробками и отеком слизистой оболочки. Препараты для лечения астмы могут терять эффективность при неправильном применении. Бронхиальная обструкция, то есть ограничение воздушного потока при дыхании, усиливается на выдохе из-за динамического сужения дыхательных путей. Если не проводить адекватное лечение, может развиться необратимое поражение легких и сердца.
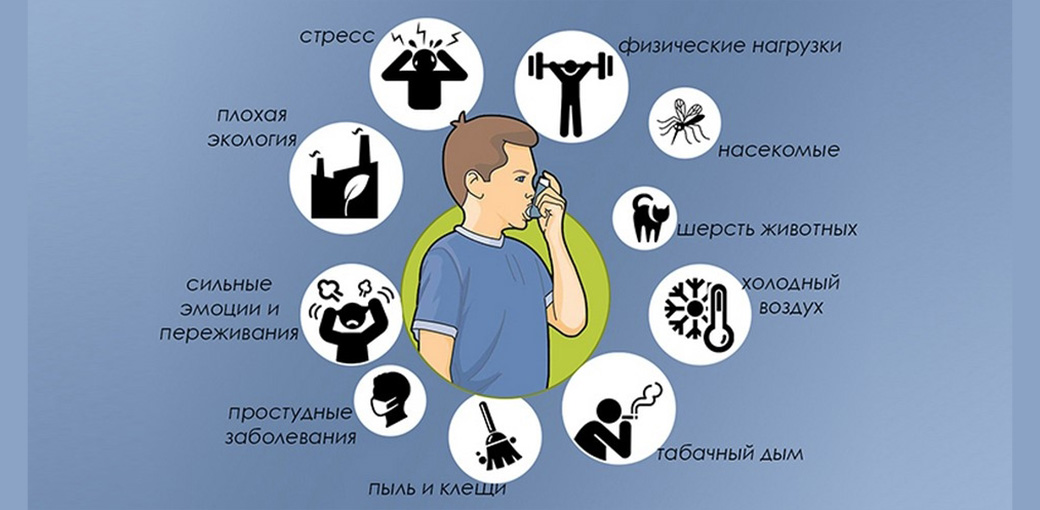
Предрасполагающие факторы — триггеры астмы
Пациенты часто упоминают триггеры бронхиальной астмы — факторы, способные спровоцировать приступ. Рассмотрим некоторые из них:
— Инфекции. В частности, респираторные вирусы.
— Загрязнение окружающей среды. Симптомы астмы могут усугубляться в период цветения растений.
— Курение. Активное и пассивное. Если у вас астма, важно бросить курить. Пассивное курение также негативно сказывается на состоянии. Ребенок, живущий с курящими взрослыми, имеет в 8-10 раз больший риск развития астмы. Дым может оставаться на одежде и волосах.
— Химические испарения. Пары краски, растворителей и бензина могут способствовать росту случаев астмы.
— Эмоциональное напряжение. Стресс и негативные эмоции могут спровоцировать приступ, хотя не являются прямой причиной астмы.
— Домашние животные. Аллергия на шерсть кошек, собак и лошадей может вызвать обострение астмы, поэтому лучше избегать контакта с ними.
— Пылевые клещи. Эти микроскопические насекомые обитают в одеялах, подушках и домашней пыли. Полностью избавиться от них невозможно, но можно уменьшить их количество, заменив пуховые изделия на синтетические, которые требуют частой стирки.
— Пищевая аллергия. Встречается редко, и в большинстве случаев пища не является триггером для астмы.
— Физическая активность. Нагрузка может спровоцировать приступ при отсутствии адекватного лечения. Заниматься спортом можно и нужно, но обязательно имейте при себе ингалятор.
— Некоторые медикаменты. У одного из 50 пациентов с бронхиальной астмой наблюдается аллергия на аспирин. В таком случае противопоказаны не только аспирин, но и другие нестероидные противовоспалительные препараты (например, ибупрофен, диклофенак). Разрешен только парацетамол. Астматикам следует избегать бета-блокаторов, используемых для лечения гипертензии и других сердечно-сосудистых заболеваний, включая глазные капли с этими препаратами для лечения глаукомы.
Диагностика астмы
Симптомы астмы могут напоминать проявления других заболеваний, таких как простуда или бронхит. Пациенты часто обращаются за помощью во время сильных приступов, мешающих нормальной жизни. Врач начнет с вопросов о ваших жалобах, времени появления симптомов и возможных триггерах.
Сообщите врачу о всех принимаемых медикаментах и имеющихся заболеваниях.
Подготовьтесь к ответам на следующие вопросы:
— Когда возникают кашель, свистящее дыхание и одышка? Связаны ли они с определенным временем года?
— Переносили ли вы тяжелые или затяжные простуды, длившиеся более 10 дней?
— Помогали ли использованные вами лекарства?
— Есть ли в вашей семье случаи аллергии или астмы?
— Что, по вашему мнению, может провоцировать приступы или усугублять их течение?
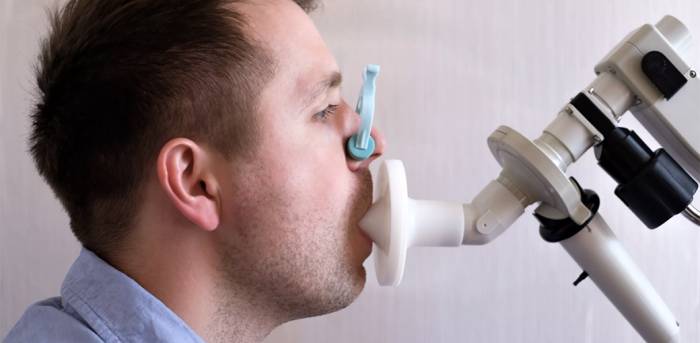
Врач прослушает ваше дыхание с помощью стетоскопа и проведет спирометрию для оценки функции легких. Этот тест прост и безболезнен: вам нужно будет дышать в трубочку по указанию врача. Спирометрия определяет объем выдыхаемого воздуха и скорость потока в первую секунду. Если дыхательные пути воспалены или сужены, результаты теста это покажут.
Во время теста могут использоваться препараты, расширяющие дыхательные пути, для более детального исследования. Также врач может провести провокационные пробы с медикаментами, вызывающими сужение дыхательных путей. Спирометрию выполнят до и после применения таких препаратов. Эти тесты безопасны, так как возможен быстрый ответ на приступ.
Дополнительно могут быть назначены исследования, такие как:
— кожные аллергические пробы;
— спирометрия с физической нагрузкой для исключения астмы, вызванной физической активностью;
— исследования для исключения гастроэзофагеального рефлюкса;
— консультация ЛОР-врача для исключения гайморита;
— рентгенография грудной клетки и ЭКГ для выявления других заболеваний, вызывающих симптомы.
Диагностика риска развития бронхиальной астмы
Раннее выявление пациентов с признаками, указывающими на возможное развитие бронхиальной астмы, имеет большое значение. К таким признакам относятся астма, возникающая при физической нагрузке, и кашлевая бронхиальная астма. Ведутся исследования по обнаружению генов, связанных с развитием этого заболевания. Скрининговые методы, такие как флюорография, помогут выявить людей в группе повышенного риска.
Ранее не существовало эффективного метода диагностики бронхиальной астмы до появления первых симптомов, основанного на анамнезе и количественной оценке риска. Однако около пяти лет назад был разработан алгоритм для прогнозирования вероятности развития астмы. Он демонстрирует высокую чувствительность, особенно в случаях аллергической астмы и у людей с предрасположенностью к заболеванию и клиническими проявлениями аллергии. Прогнозирование риска возникновения бронхиальной астмы с помощью этого алгоритма имеет практическое значение, так как он прост в использовании и может применяться врачами различных специальностей и медсестрами. Алгоритм позволяет выделить из большой группы опрашиваемых лиц с высоким риском и субклиническими признаками астмы. Основой диагностики является опрос пациента.
Лечение астмы
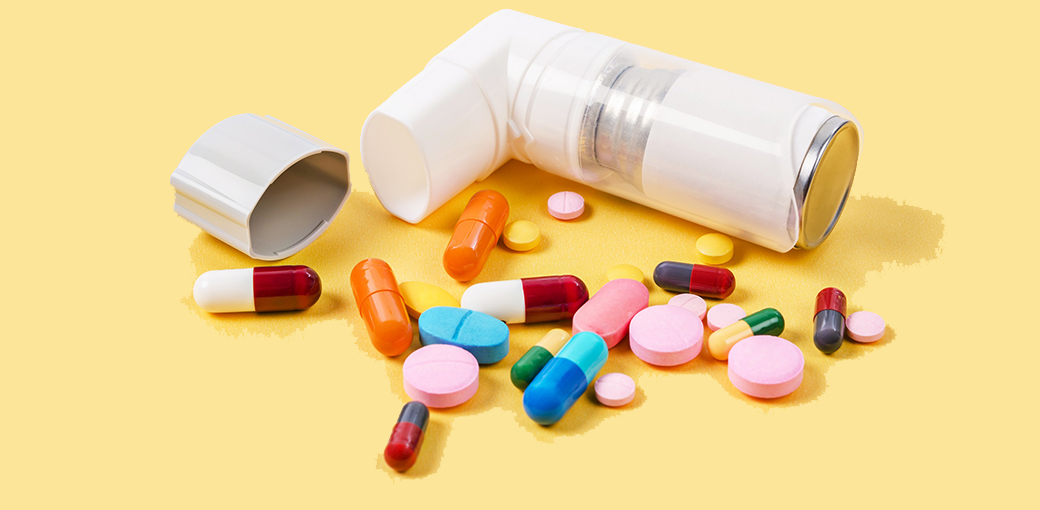
Медикаментозное лечение астмы
Существует несколько подходов к лечению астмы: медикаментозный, немедикаментозный и народные методы. Рассмотрим медикаментозное лечение бронхиальной астмы.
Лекарства для борьбы с астмой делятся на две категории:
- Препараты быстрого действия — для немедленного облегчения приступа.
- Препараты базисной терапии — принимаются ежедневно для предотвращения воспаления в бронхах и снижения вероятности приступов (не помогают при уже начавшемся приступе).
Каждому пациенту с астмой необходимы препараты быстрого действия для остановки приступа. Наиболее распространены ингаляторы с бета2-адреномиметиками короткого действия, которые расслабляют гладкие мышцы бронхов. Эти средства следует использовать при первых признаках приступа, а иногда врач может рекомендовать их перед физической активностью.
Хотя препараты быстрого действия эффективно снимают приступы, они не влияют на воспаление дыхательных путей, основную причину астмы. Если вы стали чаще использовать эти средства, это сигнал для обращения к врачу для корректировки лечения. Чрезмерное использование может привести к астматическому статусу и необходимости госпитализации.
Базисная терапия бронхиальной астмы предотвращает появление симптомов. Эти лекарства не действуют мгновенно, и для достижения эффекта требуется несколько недель регулярного приема. Наиболее эффективны противовоспалительные препараты, которые уменьшают воспаление и снижают реакцию на триггеры астмы. Тем не менее, ингалятор с препаратами быстрого действия следует всегда иметь при себе.
Препараты базисной терапии эффективны только при ежедневном применении, даже при отсутствии симптомов. Наиболее действенными являются ингаляционные кортикостероиды, известные как «гормоны».
Некоторые пациенты опасаются использовать ингаляционные кортикостероиды, но исследования показывают, что при соблюдении рекомендаций они безопасны. Это не те стероиды, которые используют культуристы. Ингаляционные кортикостероиды применяются в ингаляционной форме и попадают непосредственно в легкие, что минимизирует системные побочные эффекты. Хотя у этих препаратов могут быть нежелательные эффекты, пульмонологи согласны, что преимущества значительно превышают риски.
Ингаляционные кортикостероиды назначаются врачом. Для лучшего попадания препарата в легкие используется ингалятор с спейсером. После применения рекомендуется прополоскать рот водой, чтобы избежать местных побочных эффектов.
Другие препараты для базисной терапии бронхиальной астмы
— Ингаляционные бета2-адреномиметики длительного действия — бронходилататоры, которые предотвращают симптомы астмы при совместном применении с ингаляционными кортикостероидами. Их нельзя использовать как единственное средство лечения или для быстрого снятия приступов. На рынке есть множество комбинированных препаратов с бета2-адреномиметиками и кортикостероидами.
— Кромолин натрия — нестероидное противовоспалительное средство для лечения легкой и средней астмы у детей. Его эффективность ниже, чем у ингаляционных кортикостероидов.
— Модификаторы лейкотриенового ответа, или антагонисты лейкотриеновых рецепторов, — новый класс медикаментов для базисной терапии бронхиальной астмы. Они блокируют вещества, участвующие в воспалении. Эти препараты доступны в таблетках и могут использоваться как единственное средство для легкой астмы или в сочетании с ингаляционными кортикостероидами для среднетяжелой астмы. Однако их эффективность ниже, чем у ингаляционных кортикостероидов.
— Теофиллин, доступный в таблетках, действует как бронходилататор, расслабляя гладкие мышцы бронхов и увеличивая просвет дыхательных путей. Он эффективен для профилактики ночных приступов и чаще всего применяется в комбинации с ингаляционными стероидами. При использовании теофиллина необходимо контролировать его уровень в крови.
Системы доставки лекарственных препаратов
Ингаляторы
Существует множество медикаментов для терапии астмы, как для быстрого снятия приступов, так и для поддерживающего лечения. Они представлены в виде спреев или порошков для ингаляций. Ингаляторы для астмы бывают разных типов.
Одним из первых на рынке появился ингалятор с фиксированными дозами — компактное устройство для приема строго отмеренных количеств лекарств.
Среди других типов ингаляторов для лечения астмы:
— ингалятор, активируемый вдохом
— порошковый ингалятор
— турбухалер
— аэролайзер.
Правильное использование ингалятора имеет большое значение. Важно ознакомиться с инструкцией и попросить врача или медсестру продемонстрировать, как им пользоваться. Затем стоит попробовать сделать ингаляцию самостоятельно под наблюдением медицинского работника, чтобы он мог проверить правильность выполнения процедуры.
Спейсеры
Ингалятор спейсер — это камера, упрощающая использование ингаляторов, особенно ингаляционных кортикостероидов. Он снижает риск местных и системных побочных эффектов, так как меньшее количество лекарства оседает в ротовой полости и попадает в кровь. Также не требуется синхронизировать нажатие на клапан ингалятора с вдохом, что важно для пожилых пациентов и детей.
Существует множество видов спейсеров: некоторые имеют загубник, другие — лицевую маску для детей и взрослых. Спейсеры не нужны при использовании ингаляторов с сухим порошком. Важно обратиться к врачу или медсестре для обучения правильному использованию спейсера.
Небулайзеры — лучшее средство доставки лекарства к очагу воспаления
Небулайзер — устройство для упрощения ингаляций. Название происходит от латинского слова «облачко». Этот прибор создает мелкий туман из лекарственного раствора, в отличие от ингаляторов, которые распыляют жидкость с капельками. Благодаря этому почти весь препарат попадает в легкие, так как отсутствуют крупные капли, оседающие в ротовой полости и носоглотке. Использование небулайзера обычно не вызывает сложностей: достаточно вдохнуть через маску или мундштук, соединенные с устройством. Однако важно пройти обучение у медицинского специалиста.
Эффективность небулайзеров особенно заметна у детей с астмой и у взрослых, которым сложно пользоваться ингалятором, например, у пожилых людей, у которых доза лекарства может не попасть в легкие из-за неполного вдоха или кашля, а также у детей, которые могут вертеться во время процедуры.
Небулайзеры позволяют проводить ингаляцию лекарств во время спокойного дыхания, что решает проблему координации «больной—ингалятор». Поэтому они эффективны для лечения астмы у детей до года и могут использоваться у тяжелых пациентов, не способных применять другие виды ингаляторов.
Выделяют два основных типа небулайзеров по источнику энергии, преобразующему жидкость в аэрозоль:
— компрессорные (струйные) — используют поток газа (воздуха или кислорода), довольно шумные и требуют подключения к электросети;
— ультразвуковые — работают на основе колебаний пьезокристалла, но не распыляют суспензии.
Недавно на рынке появился третий тип небулайзеров — мембранные. Современные мембранные небулайзеры компактны, размером не больше мобильного телефона. Они используют минимальные объемы лекарств, обеспечивают мелкое распыление, а время ингаляции значительно короче, чем у традиционных моделей. Поэтому мембранные небулайзеры стали основным средством лечения астмы у детей и у пациентов, которым трудно адаптироваться к традиционным ингаляторов.
Немедикаментозное лечение астмы
Лечение астмы по методу Бутейко включает набор дыхательных упражнений. Одна из причин астмы — снижение уровня углекислого газа в альвеолах. Цель терапии — увеличить концентрацию углекислого газа в легких, что помогает уменьшить гиперсекрецию, отек слизистой бронхов и снизить тонус гладкой мускулатуры стенок бронхов, устраняя клинические проявления заболевания. Метод включает дыхательные техники, позволяющие пациенту постепенно уменьшить глубину вдоха до нормальных значений.
Спелеотерапия — метод лечения, основанный на длительном пребывании в уникальном микроклимате пещер, гротов, соляных шахт и искусственных рудников. Похожая галотерапия (от греч. hals — соль) предполагает нахождение в искусственно созданном микроклимате соляных пещер с сухим минеральным аэрозолем. Соляные аэрозоли замедляют размножение микробов в дыхательных путях, предотвращая воспалительные процессы. Галотерапия для детей и взрослых с астмой увеличивает период ремиссии и снижает тяжесть заболевания, что позволяет уменьшить дозировки препаратов и перейти на более щадящие средства базисной терапии.
Народные методы лечения астмы
Эффективные народные способы борьбы с бронхиальной астмой.
Водолечение
Наиболее эффективный метод предотвращения приступа удушья, особенно у детей с бронхитом, — местные ванночки для ног. Для этого растворите 15 граммов горчичного порошка в 10 литрах горячей воды и держите ноги в этой смеси 10 минут. Этот подход отвлекает пациента от страха. Сохраняя спокойствие, приступ может прекратиться быстрее или даже не начаться, а интервалы между приступами увеличатся.
Ароматерапия
Ароматерапия — народный метод лечения бронхиальной астмы. Она включает аромалампы (холодные ингаляции), горячие ингаляции и массаж с эфирными маслами гвоздики, бергамота, лаванды, аира, эвкалипта, сосны и чайного дерева. Однако масла с высоким содержанием ароматических компонентов могут спровоцировать приступ.
Шиацу, или точечный массаж, также полезен при астме и других заболеваниях. Важно, чтобы процедуру проводил специалист с медицинским образованием, иначе возможно ухудшение состояния.
Фитотерапия
Сборы лекарственных трав могут облегчить или предотвратить астматические приступы. Перед началом лечения проконсультируйтесь с врачом.
Для одного из сборов понадобятся: багульник — 25 г и жгучая крапива — 15 г. Заварите травы в 1 литре кипящей воды и настаивайте 3 часа, укрыв емкость или используя термос. Рекомендуется принимать по полстакана 5-6 раз в день.
При бронхите используйте следующий сбор: 40 г березовых почек, 100 г аптечной ромашки и 100 г травы багульника. Две столовые ложки смеси залейте 0,5 литра кипятка и настаивайте 4-5 часов, затем процедите. Учтите, что ромашка может вызывать аллергические реакции, убедитесь в ее безопасности перед применением.
Лабазник вязолистный также полезен: используйте 2 столовые ложки травы или цветков на литр воды. Настаивайте 10-20 минут и пейте вместо чая 3-4 раза в день по стакану.
Профилактика астмы
Можно ли предотвратить астму? Полностью исключить развитие астмы у предрасположенных людей невозможно. Однако можно смягчить симптомы уже существующего заболевания или снизить вероятность его появления у людей с наследственными или другими рисками, минимизируя воздействие определенных факторов окружающей среды.
Домашняя пыль
Клещи в домашней пыли — один из основных факторов риска астмы у детей. Уменьшить количество пыли сложно, но семьям с астматиками следует избавиться от перьевых подушек, ковров, тяжелых штор и мягких игрушек, собирающих пыль. Рекомендуется также проводить ежедневную влажную уборку.
Активное и пассивное курение
Курение негативно влияет на бронхиальную астму. У детей, подвергающихся пассивному курению, наблюдается повышенная чувствительность бронхов.
Сигаретный дым содержит множество раздражающих дыхательные пути химических веществ. Исследования подтверждают связь между курением родителей и увеличением случаев бронхиальной гиперчувствительности у детей. Поэтому важно защищать себя и детей от табачного дыма.
Домашние животные
Некоторые дети и взрослые с астмой могут быть чувствительны к аллергенам из перхоти домашних животных, особенно кошек и собак. Однако расставание с питомцем часто бывает сложным и эмоционально тяжелым.
Вопрос-ответ
Что такое бронхиальная астма и как она проявляется?
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, которое приводит к их сужению и затруднению дыхания. Основные симптомы включают свистящее дыхание, одышку, кашель и чувство сжатия в груди. Эти проявления могут усиливаться при контакте с аллергенами, физической нагрузке или в условиях холодного воздуха.
Какие факторы могут провоцировать обострение астмы?
Обострение бронхиальной астмы может быть вызвано различными факторами, включая аллергены (пыльца, пыль, шерсть животных), инфекции дыхательных путей, физическую активность, холодный воздух, стресс и загрязнение окружающей среды. Важно выявить и минимизировать контакт с триггерами, чтобы контролировать симптомы заболевания.
Как правильно управлять бронхиальной астмой?
Управление бронхиальной астмой включает регулярное использование назначенных врачом ингаляторов, соблюдение плана лечения, избегание триггеров и регулярные медицинские осмотры. Также полезно вести дневник симптомов, чтобы отслеживать изменения и вовремя реагировать на ухудшение состояния. Важно также обучаться техникам дыхания и поддерживать физическую активность в пределах допустимого.
Советы
СОВЕТ №1
Регулярно посещайте врача и проходите обследования. Бронхиальная астма требует постоянного контроля, поэтому важно регулярно проверять состояние легких и корректировать лечение в зависимости от изменений в вашем состоянии.
СОВЕТ №2
Изучите триггеры вашей астмы. Определите, что именно вызывает обострения: аллергены, физическая нагрузка, стресс или изменения погоды. Это поможет вам избежать ситуаций, которые могут спровоцировать приступ.
СОВЕТ №3
Заботьтесь о своем доме. Поддерживайте чистоту и порядок, избегайте пыли и аллергенов, таких как шерсть животных и плесень. Используйте воздухоочистители и регулярно проветривайте помещения.
СОВЕТ №4
Обучитесь правильному использованию ингаляторов. Знайте, как и когда применять свои лекарства, чтобы максимально эффективно контролировать симптомы астмы. Это может значительно улучшить качество вашей жизни.