Симптомы сочетанного порока сердца
Если у больного имеется сочетанный митрально-аортальный порок, а митральный стеноз доминирует, то симптомы болезни будут такими:
- затрудненное дыхание;
- частый и нерегулярный пульс;
- кашель, мокрота с прожилками крови;
- пальцы ног и рук, губы цианотичные, на щеках румянец в виде бабочки;
- при декомпенсации – отек легких.
Если сильнее проявляется стеноз аорты, то течение болезни благоприятное, период компенсации довольно длительный. Если аортальная недостаточность выражена больше, то больных беспокоит головокружение, часто отмечаются обмороки, упорные головные боли.
При повреждении клапанов аорты совместно с митральным и трикуспидальным цвет кожи у пациентов цианотичный, шейные вены пульсирующие и набухшие, нарушения гемодинамики развиваются на ранних этапах болезни. Артериальное давление, как правило, низкое, печень значительно увеличена, скапливается жидкость в грудной и брюшной полости.
Медикаментозное лечение
Лечение с помощью лекарственных препаратов направлено на уменьшение признаков сердечной недостаточности, снижение приступов стенокардии, а также направлено на борьбу с атеросклерозом сосудов.
Основные препараты, которые назначают кардиологи – это статины, ингибиторы АПФ, бета – адреноблокаторы, сердечные гликозиды, нитраты.
Необходимо с осторожностью применять гипотензивные препараты людям с крайней степенью аортального стеноза, их дозы нужно тщательно подбирать под контролем врача для исключения резкого падения артериального давления.
Важный момент: сегодня нет специфического лечения обморочных состояний у пациентов с выраженным аортальным стенозом. В этом случае может помочь только оперативное лечение порока.
Виды патологии
Виды нарушений бывают следующими:
- стеноз (сужение) аортального клапана – порок заключается в сужении устьев аорты по сравнению с нормой;
- аортальная недостаточность – неполное перекрытие отверстия аорты;
- комбинированная патология или сочетанный порок, при котором встречается и стеноз, и аортальная недостаточность.
Возникают пороки сердца как с рождения, они называются врожденными, так могут быть и приобретенными, развиваясь в течение жизни по причине различных патологий. В каждом случае выраженность порока сердца разная, что и проявляется в функционировании органа.
Диагностика патологии
Предположить развитие клапанного порока сердца можно при тщательной аускультации (прослушивании) его. При этом для стеноза наиболее характерен систолический шум, который создает кровь, проходящая сквозь суженное клапанное отверстие, и ослабление 2-го тона на аорте. При недостаточности АК определяется шум во время диастолы, вызванный обратным потоком крови из аорты при расслаблении сердца.
При вероятности порока необходимо проведение ЭКГ и рентгенологического исследования грудной клетки, а также ЭхоКГ с допплерографией.
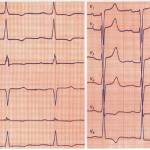
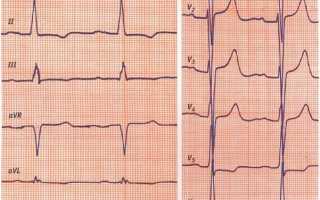
ЭКГ при аортальном стенозе: гипертрофия левого предсердия и левого желудочка, систолическая перегрузка ЛЖ.
Для уточнения тяжести патологии могут быть использованы дополнительные методы:
- зондирование сердца;
- чреспищеводная ЭхоКГ;
- МРТ сердца.
Нагрузочное ЭКГ-тестирование используется довольно редко из-за отсутствия четких данных о его необходимости. Но некоторым пациентам оно может проводиться для исключения коронарной недостаточности.
Данные ЭхоКГ являются основой для определения того, как лечить аортальные пороки, консервативно или хирургическим путем. Поэтому важно проводить обследование у опытного врача функциональной или ультразвуковой диагностики на аппарате экспертного класса.
Профилактика сочетанного аортального порока сердца у женщины
- Первичная профилактика сочетанного аортального порока (то есть до формирования данного порока сердца). Предупреждение болезней, сопровождающихся поражением клапанного аппарата сердца, т.е. ревматизма (системное (то есть с поражением различных органов и систем организма) воспалительное заболевание с преимущественным поражением сердца), инфекционного эндокардита (воспалительное заболевание внутренней оболочки сердца) и др.
- При наличии заболеваний, сопровождающихся поражением клапанного аппарата сердца, формирование порока сердца может быть предупреждено ранним эффективным лечением.
- Закаливание организма (с детства).
- Лечение очагов хронической инфекции: при хроническом тонзиллите (воспалении небных миндалин) – хирургическое удаление миндалин;
- при кариесе зубов (формировании под действием микроорганизмов разрушения зубов) – пломбирование полостей) и др.
- Вторичная профилактика (то есть у людей со сформировавшимся сочетанным аортальным пороком) направлена на предотвращение прогрессирования порока сердца и нарушений насосной функции сердца. Консервативное лечение (то есть без операции) больных с сочетанным аортальным пороком. Применяются следующие препараты: ингибиторы ангиотензин-превращающего фермента (АПФ) – препараты, нормализующие артериальное давление, расширяющие сосуды, улучшающие состояние сердца, сосудов и почек;
- антагонисты рецепторов ангиотензина 2 (АРА 2) – группа препаратов, сходных по механизму действия с ингибиторами ангиотензин-превращающего фермента, применяются преимущественно при непереносимости ангиотензин-превращающего фермента;
- антагонисты кальция группы нифедипина (препараты, препятствующие вхождению кальция – особого металла – в клетку) нормализуют артериальное давление, расширяют сосуды, предупреждают развитие нарушений ритма сердца, повышают частоту сердцебиений;
- диуретики (мочегонные) – выводят из организма избыток жидкости при развитии сердечной недостаточности (застое крови во внутренних органах вследствие снижения силы сердечных сокращений);
- нитраты (группа препаратов – солей азотной кислоты) – расширяют сосуды, улучшают кровоток, снижают давление в сосудах легких. Нитраты применяются при снижении силы сокращений левого желудочка сердца с появлением застоя крови в сосудах легких.
- антибиотикотерапии (применение препаратов из группы антибиотиков – подавляющих рост микроорганизмов);
Клиническая картина
Комбинированный порок сердца – это патология, которая отличается присутствием изменений как приобретенного, так и врожденного характера. Такие нарушения наблюдаются одновременно в нескольких клапанах и отверстиях. Сочетаясь друг с другом, они способны вносить определенные нюансы в обыкновенные клинические проявления болезни, провоцируя тяжелые осложнения. Подобные отклонения нередко нуждаются в хирургическом вмешательстве.
В течение довольно длительного периода эта патология может развиваться абсолютно бессимптомно, не выявляясь современными диагностическими методиками. Но со временем ее течение усугубляется различными признаками, негативно отражающимися на качестве жизни больного и вынуждающими обратиться к врачу.
Обычно при развитии сердечной недостаточности больной может отмечать учащенный ритм сердца, при резких поворотах туловища возможно возникновение головокружений вплоть до потери создания, появляется общая слабость и быстрая утомляемость. Многих пациентов также беспокоят выраженные сердечные боли.
Внешний осмотр позволяет специалисту диагностировать изолированную деформацию аортального клапана. При направлении на ЭКГ подтверждается перегрузка левожелудочковой области и наличие ишемической болезни.
При дальнейшей диагностике чаще всего выявляется несколько дефектов клапанного аппарата (одновременная недостаточность и стеноз), возникающих на фоне поражения двух или трех сердечных отделов. Комбинированные пороки сердца нередко являются следствием недостаточности митрального клапана и стеноза митрального отверстия.
Приобретенный порок проявляется недостаточностью в работе клапана аорты и сужением митрального клапана. При этом наблюдается увеличение левого предсердия и правого желудочка, а ослабление сердечной мышцы происходит в два раза быстрее, чем при поражении одного из его элементов.
Повреждение клапанов – это обязательное условие комбинированного порока.
Их деформация является следствием большого скопления крови, забрасываемой обратно в предсердие из-за не полностью перекрытого отверстия. В связи с этим возрастает давление на стенки и ткани клапана, что и вызывает необратимые изменения.
Лечение приобретенных пороков сердца
Выбор метода лечения зависит от степени нарушения кровообращения. Всех больных направляют на консультацию к кардиохирургу для установления срочности проведения оперативного лечения.
Медикаментозная терапия
Назначаются препараты для профилактики рецидива инфекций, ревматизма, антиаритмические средства, сердечные гликозиды, медикаменты для понижения содержания холестерина в крови (при атеросклерозе).
Хирургическое вмешательство
Объем операции зависит от вида приобретенного порока сердца. При наличии стеноза проводится разъединение частей клапана (комиссуротомия) и расширение отверстия, к которому крепится клапан. Если выявлен значительный митральный стеноз, то хирургическое вмешательство проводится в экстренном порядке. Обычно для этого вида лечения не требуется аппарат искусственного кровообращения, а сама операция считается безопасной.
При преобладающей недостаточности устанавливают искусственные клапаны. Это значительно тяжелее, чем устранение стеноза
Поэтому показанием является низкая переносимость физической нагрузки, их с осторожностью назначают пожилым людям. При наличии комбинированных пороков одномоментно проводится рассечение клапана с протезированием
Протезы клапанов сердца: A и B — биопротезы; C — механический клапан
Народные методы лечения
Прежде всего, на приёме врач, проводя аускультацию сердца, может уже заподозрить порок, так как любая патология клапана даёт яркую аускультативную картину. Врач, выслушав шумы, далее направляет на ЭХО сердца, которое и подтверждает диагноз порока.
Назначается серологическое исследование крови на предмет наличия сифилиса, так как это заболевание часто вызывает поражение клапанных структур.
Молодым людям со стенозом аортального клапана проводят коронарографию для исключения поражения крупных сосудистых магистралей.
Велоэргометрию проводят в том случае, если у пациента имеются признаки аортального стеноза, а жалоб он не предъявляет.
Анализы крови общий и биохимический тоже назначается, с помощью которых оценивают функцию почек и печени, оценивают риск по сахарному диабету, это очень важно при последующем хирургическом лечении.
Народные методы врачевания атеросклеротического порока аортального клапана включают в свой арсенал фитотерапию и употребление продуктов, положительно воздействующих на сосуды.
ПОДРОБНОСТИ: Эхо что за процедура
В состав трав и продуктов, помогающих восстановить сердечно-сосудистую систему входят полезные вещества – биофлавониды.
Растительные продукты, в которых преобладают биофлавониды:
- вино;
- виноград;
- сосновая кора;
- орехи;
- шиповник;
- боярышник;
- цветы гречихи;
- цветы лугового клевера;
- таволга;
- орехи;
- морская капуста.
В питание больных атеросклерозом включают мед с соком свежего лука, морскую капусту, чеснок, чернику, крыжовник, землянику, смородину, черноплодную рябину. Полезны соки, особенно ананасовый, свекольный и морковный.
Для понижения уровня холестерина в крови рекомендуется использовать плоды боярышника, содержащие никотиновую кислоту.
Отвар из плодов боярышника готовится так: одну столовую ложку сырья заливаем стаканом кипятка и после этого томим на небольшом огне пятнадцать минут. Пить средство нужно на голодный желудок.
Стероидные гликозиды, необходимые для нормализации работы сердца, содержат растение диоскорея ниппонская. Из его корня получают препарат полиспонин, применяемый в терапевтической практике для лечения атеросклероза.
При проблемах с сосудами рекомендуют употреблять льняное масло, обладающее противовоспалительным и обволакивающим действием.
Симптомы приобретенных пороков сердца
Клиническая картина определяется видом и степенью нарушений гемодинамики. Типичные признаки в зависимости от расположения и варианта порока:
- Митральная недостаточность – симптомов нет на протяжении долгого периода времени, затем цианотичная окраска кожи, затруднение дыхания, частый пульс, отеки на ногах, боль и тяжесть в области печени, набухание шейных вен.
- Митральный стеноз – цианоз пальцев рук и ног, губ, румянец щек (по типу бабочки), дети отстают в развитии, пульс на левой руке слабый, мерцательная аритмия.
- Аортальная недостаточность – головные и сердечные боли, пульсация в области шеи и головы, обмороки, бледная кожа, большая разница между показателями (верхним и нижним) артериального давления.
- Стеноз аорты – приступы боли в сердце, за грудиной, головокружение, обморок при психоэмоциональном или физическом перенапряжении, редкий и слабый пульс.
- Трикуспидальная недостаточность – затрудненное дыхание, аритмия, боль в правом подреберье, тяжесть в области живота.
- Стеноз правого атриовентрикулярного отверстия – отеки на ногах, пожелтение кожи, нет одышки, аритмия.
- Недостаточность легочной артерии – постоянный сухой кашель, кровохаркание, пальцы похожи на барабанные палочки, затрудненное дыхание.
- Стеноз устья легочного ствола – отеки, боль в области печени, частый пульс, слабость.
Симптоматика приобретенных пороков сердца при сочетанном варианте зависит от преобладания стеноза или недостаточности в месте, где нарушения более выражены. При таких вариантах диагноз можно поставить только на основании инструментальных методов исследования.
Сочетанный дефект и его вариант с преобладанием стеноза
Наличие комплексного поражения подразумевает неоднородность клинической картины и отсутствие специфических жалоб. Диагноз устанавливается по признакам изолированного нарушения, поэтому выделяют такие варианты сочетанного порока:
- С преобладанием стеноза. При поражении митрального клапана больные жалуются на одышку и сердцебиение, которые прогрессивно нарастают. Границы сердца преимущественно смещаются вверх и вправо (за счет левого предсердия).
- С преобладанием недостаточности. Аортальный порок отличается видимой пульсацией сосудов (как сонных артерий, так и яремных вен), частым быстрым и высоким сердцебиением. Границы относительной тупости сердца смещены вниз и влево, расширение сосудистого пучка происходит преимущественно за счет аорты.
- Без явного преобладания. Симптомы и результаты дополнительных методов исследований выражены в одинаковой степени.
Сочетанный аортальный порок сердца с преобладанием стеноза характеризуется признаками обеих патологий, однако специфической чертой является слабый, медленный и редкий пульс, а также снижение артериального давления, преимущественно систолического (верхнего).
Появление аускультативных особенностей и смещения границ сердца также может быть признаком других патологий:
- Бактериального эндокардита, который сопровождается выраженными симптомами интоксикации, высокой температурой, а при анализе данных ЭХО определяются гнойные поражения и наросты на клапанах.
- Острая ревматическая лихорадка – заболевание, вызванное работой токсинов бета-гемолитического стрептококка в крови. Отмечается высокой температурой, кольцевидной эритемой (покраснение), хореей (непроизвольным сокращением мышц), а также признаками повреждения сердечной мышцы.
- Травматическое повреждение (отрыв хорды), при котором развивается недостаточность митрального клапана. Для диагностики данного состояния играет роль опрос больного и данные эхокардиографии.
- Гипертрофическая и дилатационная кардиомиопатии – заболевания, характеризующие увеличением размеров полостей сердца и формированием клапанной недостаточности. Причины патологий не до конца изучены, симптомы сердечной недостаточности нарастают с высокой скоростью, и чаще всего лечение не эффективно.
Недостаточность аортального клапана
Данный порок аорты чаще возникает у мужчин. При этой патологии зазор в аорту закрывается не полностью. Вследствие этого кровь вновь попадает в левый желудочек и начинает его постепенно растягивать. Переполнение кровью способствует растяжению тканей и быстрому изнашиванию левого желудочка.
Недостаточность у аортального клапана чаще всего врожденная. Патология возникает вследствие различных заболеваний. Как правило, на начальных стадиях подобные болезни сердца не имеют ярко выраженных симптомов, однако со временем болезнь начинает себя проявлять. Чаще всего недостаточность аортального клапана возникает из-за инфекционных и аутоиммунных заболеваний. В некоторых случаях гипертония или сильные удары в область сердца могут спровоцировать появление пороков.
Недостаточность аортального клапана имеет следующие симптомы:
- головокружение и мигрени;
- учащенное сердцебиение;
- ощущение пульсации в области крупных сосудов;
- сильные боли в области сердца;
- одышка;
- обмороки;
- отеки ног;
- шум в ушах.
Если болезнь запущена, у больного может ощущаться пульсация в области миндалин. Кроме того, у пациента наблюдается бледность.
Для того, чтобы подтвердить диагноз, больному необходимо пройти следующие обследования:
- ЭКГ.
- Рентгенография.
- Фонокардиография.
После подтверждения диагноза врач должен определить метод лечения. Если болезнь находится на начальных стадиях, пациенту следует скорректировать свой образ жизни. Лучше всего ограничить физическую активность, отказаться от алкоголя и курения, изменить рацион питания. Кроме того, больной должен раз в 2 месяца проходить ЭКГ.
Если болезнь не сильно запущена, лечить патологию следует при помощи специальных медикаментов.Как правило, медики выписывают больному антагонисты кальция, мочегонные препараты, вазодилаторы и гликозиды.
В случае, если порок врожденный, хирургическое вмешательство назначается только при достижении пациентом 30-летнего возраста. Хирургическое вмешательство назначается людям, у которых наблюдается дисфункция левого желудочка. Кроме того, без операции не обойтись, если левый желудочек начинает существенно увеличиваться.
Стеноз аортального клапана
Данная патология зачастую возникает у пожилых людей. При стенозе аортального клапана просвет аорты начинает сильно сужаться. Как следствие, при сокращении левого желудочка кровь поступает в артерию в недостаточных объемах. Из-за этого сердце начинает увеличиваться в размерах, а давление на стенки начинает резко повышаться.
Стоит отметить, что в 30% случаях данная патология возникает при рождении. Однако болезнь может длительное время не проявляться.
Приобретенный порок может быть следствием различных инфекционных или аутоиммунных заболеваний. Однако в большинстве случаев патология развивается из-за возрастных изменений организма.
Стеноз аортального клапана может себя не проявлять. Но деформации устья аорты легко выявить при профилактическом осмотре. В некоторых случаях у больных могут возникать следующие симптомы:
- одышка, которая появляется после длительных физических нагрузок;
- тяжесть в грудной клетке;
- тянущая боль в области сердца;
- головокружение и слабость;
- обмороки;
- быстрая утомляемость;
- кашель, усиливающийся в ночное время суток;
- отеки в области ног.
Для того, чтобы поставить окончательный диагноз, врач может назначить всестороннее кардиологическое обследование. Оно поможет выявить деформации в области устья аорты и нарушения в гемодинамике. Кроме того, при подозрении на стеноз аортального клапана больному назначается ЭКГ, рентгенография и допплерография.
В случае подтверждения аортального порока сердца лечение должно быть комплексным. Если сужение устья аорты незначительно, врачи выписывают комплекс препаратов. Курс включает в себя антиангинальные, мочегонные и антибиотические препараты. Дозировка и длительность терапии будут варьироваться в зависимости от индивидуальных особенностей пациента.
В случае, если самочувствие пациента сильно ухудшилось, назначается хирургическое лечение. В случае, если пациент достиг 70-летнего возраста или у него присутствуют какие-то другие болезни, операцию отменяют.
Причины
По отдельности эти пороки могут быть как врожденными, так и приобретенными. Врожденные пороки сердца закладываются еще во время нахождения ребенка в утробе матери. Это может происходить по различным причинам: заболевания беременной женщины, вредные привычки, плохая экология и другие. При этом вместо трех створок могут развиться только две, и тогда аортальный клапан становится двухстворчатым, а не трехстворчатым, что уменьшает просвет, через который проходит кровь. Может быть вообще всего одна створка. Створки могут быть сильно растянуты, что мешает их плотному закрытию, в них могут образовываться отверстия, или над клапаном появляется мышечный валик, мешающий нормальному проходу крови.
Обычно такие виды ВПС у детей сразу не дают явной симптоматики и долгое время о них можно даже не знать. Однако с возрастом пороки проявляют себя и могут потребовать лечения. Сочетанный аортальный порок сердца всегда бывает только приобретенным.
Причины, которые могут вызывать образование пороков:
- Различные инфекции (ангина, пневмония, сепсис, сифилис и др.)
Иногда, особенно при плохом лечении или слишком раннем его прекращении, такие заболевания дают осложнения на сердце. Воспаляется внутренняя его оболочка, что называется инфекционным эндокардитом. Клапаны также состоят из эндокарда, потому бактерии могут скапливаться и на них. Иммунная система организма, защищая его от инфекции, покрывает бактерии лейкоцитами, образуя своеобразные бугорки. Со временем они зарастают соединительной тканью, которая не может растягиваться. Это вызывает стеноз устья аорты и может препятствовать нормальной работе клапанов, не давая им полностью закрыться.
- Аутоиммунные заболевания (красная волчанка, ревматизм, склеродермия)
Эти заболевания вызывают сильное разрастание соединительной ткани. Она не позволяет клапанам нормально раскрываться и закрываться, приводит к их изменению и сужению устья аорты, что препятствует продвижению крови по ней. Сочетанный аортальный порок чаще всего вызывается именно ревматизмом.
- Атеросклероз аорты – на внутренней стенке аорты откладывается холестерин и образуются холестериновые бляшки. Постепенно увеличиваясь в размерах, они перекрывают просвет сосуда и мешают нормальному току крови по нему.
- Отложение солей кальция на клапанах.
- Дегенеративные изменения могут быть вызваны также сильным ударом в грудную область, из-за чего может разорваться одна из створок. В этом случае симптомы появляются очень быстро.
- Артериальная гипертензия.
Как возникают сердечные нарушения
Регуляция кровотока в значительной мере зависит от функционирования аортального клапана. Роль этого структурного элемента заключается в пропуске крови и недопущении ее обратного заброса. Клапан аорты дает ход крови в желудочек и закрывается после прохождения определенного объема, чтобы при сжатии желудочек не вытолкнул в аорту часть крови.
Деятельность клапана сложнокоординирована, хотя он и имеет простое строение. Он состоит из кольца (из фиброзной ткани), поддерживающего постоянный размер и разделяющего аорту от желудочка. Также клапан имеет три створки, за что и получил название трехстворчатого. Для пропуска крови клапанные створки прижимаются к стенкам, и кровь попадает в аорту. При прохождении в синусах створки смещаются к центру, давление уменьшается, створки закрываются, и проход в желудочки становится невозможным.
Лечение тыквой
Для очистки сосудов берем сырую тыкву, начинать нужно с двадцати грамм, один раз в день, постепенно дозу увеличиваем до ста пятидесяти грамм, три раза в день. Мякоть тыквы принимается курсом, два месяца, затем недельный перерыв.
Золотой ус содержит антиоксидант кверцетин. Для приготовления настойки берем тридцать суставчиков растения и заливаем семидесяти процентным спиртом (один с половиной литр). Настаиваем две недели.
Для лечения смешиваем одну чайную ложку настойки с одной столовой ложкой нерафинированного растительного масла, пить надо сразу, три приема за день.
Интервал от приема препарата до еды должен составлять не менее двух часов. Курс терапии настойкой на золотом усе – десять дней, затем перерыв пять дней.
Диагностика приобретенных пороков сердца
Примерный алгоритм обследования при подозрении на приобретенный порок сердца такой:
- Опрос: жалобы, их связь с физической нагрузкой, перенесенные инфекционные заболевания, травмы, операции.
- Осмотр: наличие цианоза или пожелтения кожи, пульсации вен шеи, нижних конечностей, отечности.
- Пальпация: размеры печени.
- Перкуссия: границы сердца и печени.
- Аускультация: ослабление или усиление тонов, наличие дополнительного тона при митральной недостаточности, шум и его появление в систолу или диастолу, где лучше слышен и куда проводится.
- ЭКГ с мониторингом – аритмии, признаки гипертрофии и ишемии миокарда, нарушения проводимости.
- Фонокардиограмма подтверждает данные прослушивания.
- Рентген грудной полости в 4 проекциях – застой в легких, утолщение миокарда, конфигурация сердца.
ЭКГ мониторинг
Главный метод выявления порока – это эхокардиография, виден размер клапанов, отверстий, нарушения тока крови, давление в сосудах и камерах сердца. Если остаются сомнения после проведенной диагностики, то может быть назначена компьютерная томография.
При помощи анализов крови определяется степень воспалительного процесса, наличие ревматизма, атеросклероза, последствий сердечной недостаточности. Для этого проводится исследование холестерина, ревматоидные и печеночные пробы.
О данных ЭхоКГ при разных приобретенных пороках сердца смотрите в этом видео:
Профилактические меры
При данной патологии пациенту запрещаются значительные физические нагрузки и серьезные спортивные тренировки. Необходим полный отказ от вредных привычек, выполнение всех предписаний врача. Желательно систематическое прохождение санаторного лечения, регулярные занятия специализированной гимнастикой и пешая ходьба.
Хорошей профилактической мерой выступает общая закалка организма с целью повышения иммунитета и предотвращения частых болезней. Даже серьезная простуда оказывает определенную нагрузку на сердце, поэтому комплексное оздоровление очень важно для предотвращения развития недуга. Пациентам с комбинированным пороком желательно есть преимущественно белковую пищу, умеренно пить жидкость и ограничить употребление соли.
Сочетанные и комбинированные сердечные пороки – это серьезные заболевания, которые требуют своевременного выявления и грамотного лечения. Большинству пациентов с подобными проблемами необходима хирургическая операция. Если же болезнь находится на начальной стадии, то можно обойтись и консервативными методами.
Профилактика сочетанного порока сердца
Для того, чтобы предотвратить врожденную аномалию строения сердца, требуется в период вынашивания ребенка избегать контакта с инфицированными больными, профессиональных вредностей, самостоятельного использования медикаментов для лечения. При планировании беременности оценить риск развития патологии у ребенка. Для этого требуется медико-генетическое консультирование и полное обследование плода при наследственной предрасположенности.
Для профилактики приобретенных пороков требуется тщательная терапия ревматизма и инфекционного эндокардита, предотвращение повторных обострений. Больные с пороками должны быть под постоянным наблюдением кардиохирургов.
Причины развития порока
Аортальный порок может развиться у плода еще в период беременности, а может образоваться у человека в течение жизни. Врожденная форма возникает вследствие нарушения внутриутробного развития малыша из-за негативного воздействия внешних факторов на организм будущей матери.
Негативно отразиться на закладке тканей сердца плода могут следующие явления:
- Болезни у женщины, вынашивающей младенца.
- Курение и злоупотребление спиртными напитками во время беременности.
- Проживание будущей мамы в местности с плохой экологической обстановкой.
Приобретенная форма порока возникает при перенесении таких заболеваний как:
- Инфекционные болезни.
- Аутоиммунные патологии.
- Атеросклероз сосудов.
- Кальциевые отложения на тканях клапана.
- Повышенное артериальное давление.
- Травма грудной клетки.
Повышенное давление может спровоцировать развитие пороков сердца
Если указанные болезни не лечить своевременно, то они могут дать осложнения в виде нарушения работы сердца.
Митральный клапан
Иначе данный клапан называют двухстворчатым. Нормальная площадь клапана варьируется в зависимости от возраста:
- Новорожденный. Нормальная площадь данного клапана у новорожденных детей составляет 1,18 – 1,49 см2.
- Взрослый. С возрастом его площадь увеличивается до 4-6 см2.
Стеноз
При данном пороке отмечается малый размер просвета между левыми предсердием и желудочком. Развивается данное состояние из-за сильного утолщения створок. При стенозе площадь отверстия не достигает 3 см.
Проявления заболевания напрямую зависят от площади отверстия. В том случае, если она составляет 2 см, наблюдаются следующие жалобы:
- Общая слабость.
- Одышка.
- Возникновение аритмий.
В том случае, если площадь 1 см или менее, добавляются следующие симптомы:
- Сильный кашель с отхаркиванием крови.
- Отек легких.
- Выраженные периферические отеки, в основном на нижних конечностях.
- Болевой синдром в области груди.
- Присоединение легочных патологий.
Во время осмотра следует обратить внимание на следующее:
- При общей бледности кожных покровов на щеках отмечается румянец.
- Периферический цианоз.
- Частое сердцебиение.
- Характерный ри.
- Дрожание грудной клетки.
Из инструментальных методов диагностики следует выделить следующие:
- Рентгенологическое исследование. При этом можно выявить расширение артерий и вен легких, а также увеличение размеров сердца.
- ФКГ. При данном исследовании отчетливо слышен щелчок при закрытии клапана, а также хлопок при попадании крови в аорту.
- ЭхоКГ. Для стеноза характерно увеличение полости левого предсердия, а также уплотнение створок.
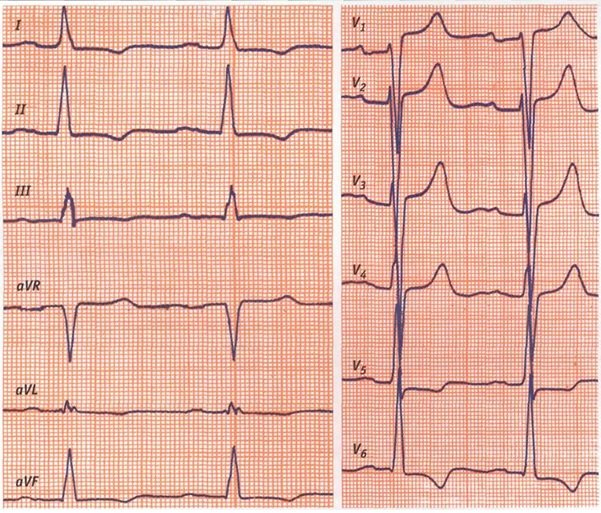
- ЭКГ. Для данного порока сердца характерна гипертрофия правого желудочка и левого предсердия. Возможно выявление аритмии.
Медикаментозное лечение не позволяет избавиться от порока, однако требуется для улучшения гемодинамики и борьбы с основным заболеванием. Применяются препараты следующих групп:
- Нестероидные противовоспалительные препараты.
- Антикоагулянты.
- Сердечные гликозиды.
- β-блокаторы.
- Диуретики.
Для устранения порока необходимо оперативное вмешательство. Выделяют следующие типы операций:
- Балонная вальвулопластика.
- Комиссуротомия.
- Протезирование.
У каждой из операций есть свои преимущества и недостатки и выбор вмешательства стоит перед специалистом.
Недостаточность
При данной патологии отмечается невозможность створок клапана полностью сомкнуться, в результате чего происходит обратный заброс крови в левое предсердие. Данный порок является одним из наиболее распространенных.
Чаще всего данное заболевание выявляется случайно, при осмотре у специалиста. Первые проявления отмечаются лишь при формировании компенсированного порока сердца. Выделяют следующие симптомы:
- Одышка.
- Общая слабость.
- Кашель, усиливающийся, когда человек лежит.
- Отеки нижних конечностях.
- Увеличение печени.
- В некоторых случаях возможно присоединение асцита.
Помимо аускультативных и физикальных данных, в диагностике важны инструментальные обследования:
- ЭКГ. Данным методом можно выявить признаки гипертрофии левых отделов сердца.
- ЭхоКГ. Можно распознать увеличение левых отделов сердца, заброс крови из левого желудочка в предсердие, отсутствие смыкания створок клапана.
- ФКГ. Плохо слышен звук при сокращении желудочков, шум при забросе крови в левое предсердие. Появление дополнительного тона при закрытии клапанов.
- Рентген. При этом можно увидеть смещение пищевода вправо, увеличение левых отделов сердца.
Единственная методика, позволяющая избавиться от порока – оперативное вмешательство. Чтобы понять, нужна ли операция, необходимо знать степень недостаточности, зависящую от уровня обратного заброса крови.
Применяют следующие операции:
- Протезирование.
- Клипирование.
- Реконструкция.
Выбор операции зависит от ряда факторов. После проведения вмешательства необходима длительная реабилитация.
Пролапс
При данном пороке отмечается прогибание створок в левое предсердие, что приводит к регургитации. Очень часто заболевание протекает бессимптомно и первые признаки выявляются случайно во время профилактического осмотра у специалиста. Из инструментальных исследований применяются:
- Суточное мониторирование ЭКГ. Выявляет одиночные экстрасистолы.
- ЭхоКГ. Выявление выгибаний створок.
Оперативное вмешательство проводится только при пролапсе третьей степени. В остальных случаях заболевание не требует операции.
Симптомы
Вначале аортальные пороки могут протекать бессимптомно. Левый желудочек – самый мощный отдел сердца, поэтому в первое время он может компенсировать нарушения кровообращения. Однако с развитием заболевания, когда кровь в нем задерживается или возвращается в него все больше, он начинает растягиваться, стенки его истончаются и уже не могут справляться с нагрузкой.
Из-за этого органам и тканям не хватает кислорода и питательных веществ, а венозная кровь задерживается в сосудах. Этими изменениями и обусловлены симптомы аортальных пороков.
- В области сердца появляется боль давящего или распирающего характера. Это происходит по двум причинам. Во-первых, большое количество крови растягивает желудочек изнутри и сильно давит на его стенки. Во-вторых, из-за того, что в аорту попадает мало крови, страдают все сосуды, в том числе и те, которые питают само сердце – коронарные. Недостаточное питание сердца вызывает болевой синдром.
- Из-за плохого питания и недостатка кислорода страдает в первую очередь головной мозг. Это проявляется слабостью, головокружением, а иногда и обмороками.
- Поскольку кровь задерживается в венах, могут отекать ноги.
- Одышка возникает даже при тех физических упражнениях, которые раньше человек переносил нормально. С прогрессированием заболевания она может появляться даже при изменении положения тела, а затем и в покое.
- Чтобы выбросить лишнюю кровь из левого желудочка, сердце начинает биться чаще. Этот признак появляется при аортальной недостаточности. При стенозе устья аорты наоборот – сердцебиение замедляется, пульс становится слабым. Сочетанный аортальный порок проявляется симптомами, характерными для преобладающей патологии.
- Пациент может ощущать усиленную пульсацию сосудов в тех местах, где проходят крупные артерии.
- Для данных пороков характерна быстрая утомляемость, снижение работоспособности.
- Ночью может появляться кашель.
Обращают на себя внимание и некоторые признаки при объективном осмотре пациента. Пороки аортального клапана проявляют себя следующими симптомами:
- Заметная бледность кожного покрова;
- Тахикардия или брадикардия – в зависимости от того, какой именно порок имеет место;
- Сильно пульсируют крупные сосуды;
- Между верхним и нижним давлением присутствует большая разница;
- Лишняя кровь в сердце сильно давит на его стенки и возникают своеобразные завихрения. При прослушивании сердца это проявляется специфическим шумом;
- Поскольку створки клапана не смыкаются до конца, шум его закрытия несколько приглушен.
Диагностика
В настоящее время наиболее эффективным методом диагностики является ЭХО-кардиоскопия с доплерографией, которая позволяет оценить выраженность порока и степень его декомпенсации.
Помимо этого, проводится ЭКГ и суточный мониторинг ЭКГ для установления ритма сердца, а также фонокардиография для регистрации тонов и шумов сердца. Для уточнения вида порока сердца проводится рентгенограмма.
Не стоит забывать о 4 стандартных методах диагностики: осмотре, пальпации, перкуссии, аускультации. В частности, при митральном стенозе можно выслушать трёхчленный тон — ритм перепела.
Диагностика больного
Эхокардиография
От правильной диагностики порока зависит тактика его лечения и выбор момента для операции. При этом важно определить, какое именно поражение определяет симптомы патологии. С этой целью всем пациентам назначается эхокардиография с допплеровским исследованием. ЭхоКГ дает возможность:
- определить толщину стенок и обнаружить гипертрофию;
- оценить размер камер и выявить их дилатацию;
- рассчитать площади клапанных отверстий для диагностики стеноза;
- увидеть при допплерографии обратный кровоток через клапаны (регургитацию), то есть диагностировать недостаточность клапана;
- определить скорость кровотока через отверстия и разность давлений в камерах (градиент).
Большинству пациентов необходима катетеризация сердца. Данные ЭхоКГ в покое могут не соответствовать тяжести симптомов, потому что стеноз и недостаточность взаимно утяжеляют проявления друг друга. Эта инвазивная процедура состоит во введении через крупный сосуд тонкого катетера и измерении давления в сердечных полостях.
Часто для наиболее точной оценки тяжести болезни необходимо исследование гемодинамики (движения) крови при нагрузке.
Коронаровентрикулография необходима для определения заболеваний коронарных артерий, которые могут быть скорректированы во время операции на клапанах.
Разумеется, назначаются и более простые исследования – ЭКГ, рентгенография грудной клетки, исследование газового состава крови.
Смотрите на видео о пороках сердца и методах лечения:
Симптоматика
На начальном этапе развития болезнь способна никак не проявляться, поскольку вся нагрузка распределяется на самый мощный участок мышцы — левый желудочек. С нарушениями, касающимися кровотока, он способен справляться длительно. Со временем становится больше выражен либо стеноз аорты, либо недостаточность клапана, в соответствии с этим и происходит развитие тех или иных симптомов.
Аортальные пороки сердца проявляются следующим образом:
- Нарушение питания и доставки кислорода в различные органы, из-за чего происходит понижение работоспособности, становится все более выраженной слабость.
- Существенно нарушается и питание мозга, потому нарушение сознания, всяческие неприятные симптомы (головокружение, потемнение перед глазами) зачастую сопровождают болезнь.
- Даже в положении лежа остается ощущение сильного сердцебиения, причем пульсация нередко отдается как в конечности, так и в голову. Подобные аномалии связаны с перекачкой слишком большого объема крови, поскольку аортальный клапан не задерживает ее и она возвращается обратно в желудочек.
- Кровоток по артериям нарушен, из-за чего возникают боли за грудиной. Такое проявление характерно при нарушении тока крови через аорту или вследствие ее недостаточности.
- Учащение биения сердца, которое на самом деле является своеобразным защитным механизмом, дабы уменьшить интервал между сокращениями.
При аортальном стенозе, помимо предыдущих, встречается кашель, отеки ног, а так же одышка даже в положении лежа.
Виды
Стеноз аортального клапана
Это наиболее часто встречающаяся патология аортального клапана. Она появляется из-за сращения створок между собой, изменения их размера или кальцинации, мешающей работе. При этом сужается устье аорты, размер которого в нормальном состоянии должен быть 2,5 кв. см. Во время сокращения сердца (систолы) вся кровь через меньшее по размеру отверстие не успевает попасть в аорту и остается в левом желудочке, куда поступает следующая порция крови из левого предсердия. Таким образом в нем находится больше крови, чем должно быть. В связи с этим желудочек постепенно увеличивается, и работа сердца нарушается.
Степень тяжести заболевания определяется оставшейся площадью отверстия:
- При легкой степени размер отверстия остается больше 1,5 кв. см;
- При умеренной степени – от 1 до 1,5 кв. см;
- Если размер отверстия не достигает даже 1 кв. см – это считается тяжелой степенью.
Аортальная недостаточность
При этом виде порока аортального клапана створки не закрываются до конца во время расслабления (диастолы) сердца и некоторое количество крови возвращается назад. Желудочек переполняется, его стенки вынуждены растягиваться, чтобы вместить лишнее количество крови. Кроме этого, в венах происходит застой крови, поскольку ей не хватает места в сердце.
По тому, сколько крови возвращается из аорты обратно в сердце, данное заболевание делят на четыре степени:
- 1 степень – обратно возвращается не более 15% крови;
- 2 степень – возвращается 15–30%;
- 3 степень – возвращается 30–50%;
- 4 степень – возвращается более 50% крови.
Сочетанный аортальный порок
Это комбинированный порок, для которого характерно и сужение устья аорты, и недостаточность аортального клапана. То есть во время систолы не вся кровь уходит в аорту, а во время диастолы часть ее вдобавок возвращается обратно. При этом преобладает обычно либо стеноз начального отдела аорты, либо недостаточность клапана. Мужчины страдают им чаще, чем женщины.
Методы диагностики
На приеме, в первую очередь, проводят опрос, который помогает анализировать состояние. Выслушивается так же и версия больного, чем могут быть вызваны подобные симптомы. Узнает специалист и о том, существуют ли родственники с подобным типом порока. Анамнез жизни выявляет и то, были ли ушибы грудной клетки, имеется ли предрасположенность к ревматизму, воспалениям.
Так как лечение всегда подбирают индивидуально, то и обследование должно быть полным. Именно поэтому проводят физикальным осмотр на первом этапе. Более глубинные исследования применяются для диагностики обоих типов аортальных пороков, и включают в себя:
Анализы мочи и крови. Это позволяет определить наличие какого-либо воспалительного процесса, увеличение антител, а так же мочевой кислоты, холестерина. Фонокардиограмма показывает диастолические и систолические шумы в сердце, если присутствует недостаточность клапана аорты. ЭКГ оценивает, насколько правильным остается ритм, имеется ли перегрузка или увеличение мышцы. Эхо КГ применяется шире других методов, так как при исследовании УЗИ обследование считается наиболее полным. Определяются даже толщина стенок сердечной мышцы, направление тока крови и другие важные факторы, помогающие диагностировать и назначить лечение порока. Коронарокардиография. Проводят введение специального подкрашивающего вещества, посредством чего получается точная картина не только тока крови, но и точное положение сосудов
Это очень важно при проведении операции. Компьютерная томография (спиральная). Делается несколько снимков, причем на разной глубине
Так же к этому методу можно отнести проведение МРТ. Рентгенография. Выявляет положение сердца, возможные его аномалии и размеры.
Лечение
В лечении митрально-аортального сердечного порока применяются различные методы. Выбор способа лечения осуществляется врачом-кардиологом с привлечением других специалистов. Пациент проходит полное обследование организма.
Выявляются противопоказания и возможные риски. С учетом индивидуальных особенностей, состояния здоровья и стадии заболевания назначается терапевтическое, медикаментозное или оперативное (хирургическое) лечение.
Терапевтическое
Консервативная терапия не принесет большого эффекта. При данном заболевании изменения касаются строения и функции сердца. Физиотерапевтические и профилактические действия назначаются до и после хирургической операции для подготовки и поддержания жизнедеятельности пациента.
Медикаментозное
Главное назначение медикаментозной терапии – уменьшить симптоматику, улучшить работу сердечных структур, восстановить кровообращение.
Врач назначает препараты, влияющие на сократимость сердца и улучшающие кровоток в аорту из левого желудочка (гликозиды, антиаритмические средства, диуретики).
Оперативное
При назначении хирургической операции необходимо выявить стадию заболевания. Оперативное вмешательство возможно в случаях, когда у пациента имеются клинические симптомы сердечной недостаточности, но дисфункция структур сердца еще не критическая. Кардиохирург должен точно определить, когда проведение операции возможно без потенциальных рисков.
Показаниями к оперативному вмешательству являются следующие состояния:
- Аортальное отверстие – менее 1 квадратного сантиметра.
- Врожденный стеноз в детском возрасте.
- Стеноз у женщин в период беременности (критическое состояние клапанов).
- Выраженные симптомы функциональной недостаточности органа.
Не всем пациентам может быть назначена операция. Существуют противопоказания:
- Возраст больного – более 70 лет.
- Тяжелая степень сердечной недостаточности.
- Обострение сопутствующих хронических патологий (бронхиальной астмы, сахарного диабета).
Операционные методы лечения назначаются с учетом специфики развития порока сердца. В хирургии сердечных патологий применяются следующие виды операционного вмешательства:
- Пластическая операция на клапане.
Процедура проводится с применением общего наркоза. Делается разрез в области грудины, подключается аппарат, поддерживающий искусственное кровообращение. Когда доступ к клапану открыт, его створки рассекаются и отверстие ушивается до нужного размера.
Этот метод имеет свои недостатки. Высок риск повторного развития заболевание. На створках клапана могут остаться рубцы.
- Протезирование клапана.
Створки клапана удаляют. Вместо них ставят протез (механический или биологический). Для поддержания работы протезной части пациенту необходимо применять лекарственные препараты в течение жизни.
- Баллонная вальвулопластика.
В сердце через артерии проводится катетер с баллончиком. С его помощью осуществляется разрыв сросшихся створок путем резкого раздувания баллона.
Хирургическая операция на сердце – сложная процедура, имеющая много противопоказаний. Ее проведение требует высокого профессионализма врачей. Но ни один специалист не будет гарантировать стопроцентного избавления от недуга. Нельзя исключать риск рецидива.
Классификация приобретенных пороков сердца
В зависимости от локализации, нарушений строения клапанов и кровообращения могут быть различные виды классификаций этих заболеваний. Эти варианты используют при постановке диагноза.
По расположению порока
Между предсердиями и желудочками расположены митральный (в левой половине) и трикуспидальный (справа) клапаны, поэтому с учетом крупных сосудов, которые связаны с сердцем выделяют пороки:
- митральные (самые распространенные);
- трикуспидальные;
- аортальные;
- пороки легочной артерии.
Анатомия сердца
По типу дефекта клапана или отверстия
Дефект строения может проявляться суженным (стенозированным) отверстием из-за воспалительного процесса, деформированными створками и их несмыканием (недостаточность). Поэтому выделяют такие варианты пороков:
- стеноз отверстий;
- клапанная недостаточность;
- комбинированные (недостаточность и стеноз);
- сочетанные (несколько клапанов и отверстий).
В результате повреждения клапана его части могут выворачиваться в полость сердца, такая патология называется пролапсом клапана.
По степени нарушения гемодинамики
Кровоток нарушается внутри сердца и во всей сердечно-сосудистой системе. Поэтому в зависимости от влияния на гемодинамику пороки подразделяют:
- не нарушает кровообращение внутри сердца, умеренный, с резко выраженными нарушениями.
- по общим гемодинамическим параметрам – компенсированный (недостаточности нет), субкомпенсированный (декомпенсация при усиленных нагрузках), декомпенсированные (выраженная гемодинамическая недостаточность).
Под усиленными нагрузками подразумевают интенсивную физическую активность, повышенную температуру тела, беременность, неблагоприятные климатические условия.
Рекомендуем прочитать о классификации врожденных пороков сердца. Вы узнаете о причинах формирования ВПС, функциональных нарушениях при каждом из них, классификации, симптомах, диагностике и принципах лечения. А здесь подробнее о симптомах и лечении митрального порока сердца.
Атеросклеротические пороки
Аномалия считается одной из самых распространенных проблем у мужчин и новорожденных мальчиков.
Клиническая картина характеризуется неполным закрытием створки клапана, через оставшееся отверстие часть потока крови закидывается вновь в левый желудочек и переполняет его.
Сердечная камера быстро изнашивается, при этом кровь начинает застаиваться в легочных артериях, что приводит к гипертензии легких.
Недостаточность аортального клапана может иметь врожденный характер или стремительно развивается сразу после появления ребенка на свет.
Причиной аномалии может стать генетическая предрасположенность или перенесенная во время беременности инфекционная болезнь матери.
Пороки аортального клапана чаще всего имеют комбинированный характер, реже встречаются изолированные аномалии.
Классификация порока:
- атрезия створки клапана;
- истощение тканей створки;
- гипертрофированная створка;
- отверстие в клапане.
Прогноз и профилактика
Благоприятное прогностическое заключение относится к бессимптомным приобретенным порокам сердца, а также своевременно скорректированным консервативным или хирургическим лечением.
Неблагоприятный прогноз ставится в случае наличия серьезных гемодинамических изменений, которые заметно влияют на работу сердца и организма в целом. В стадии декомпенсации также может значительно нарушаться физическая активность, из-за чего больной признается временно или постоянно нетрудоспособным.
Профилактика ППС заключается в следующем:
Инфекционные и воспалительные заболевания следует своевременно устранять соответствующей терапией. Иммунитет нужно укреплять подходящими препаратами, назначенными врачом. Важно прекратить курить и употреблять кофеиносодержащие, алкогольные напитки в повышенном количестве. Вес тела должен находится в пределах нормы. Физическую активность следует поддерживать на допустимом уровне.
Диагностика порока
Для постановки диагноза требуется пройти комплексное обследование. В первую очередь доктор беседует с пациентом, выясняет имеющиеся симптомы, проводит осмотр, измеряет артериальное давление, собирает анамнез, прослушивает стуки сердца.
Затем врач направляет человека на лабораторное и инструментальное обследование. В него входит следующее:
- Анализ крови и мочи на общие показатели. По нему можно определить наличие воспалительных процессов.
- Анализ крови на биохимические показатели. В этом случае проверяют концентрацию холестерина, креатинина, сахара, мочевины.
Биохимический анализ крови обладает большей информативностью и дополняет общий анализ
- Иммунологическое исследование. С его помощью удается обнаружить присутствие инфекций в организме, а также аутоиммунных патологий.
- Рентгенография грудной клетки. Метод позволяет изучить расположение сердца, его размер, выявить увеличение данного органа и прочие изменения.
- Электрокардиограмма. Она помогает определить количество сокращений сердца, обнаружить сбой его ритма, заметить развитие гипертрофии левого желудочка.
- Ультразвуковое исследование сердца. Позволяет более детально разглядеть пораженный орган, его строение, размер. Также удается определить диаметр аорты, толщину эндокарда, оценить функционирование клапана. УЗИ может применяться с допплером, что помогает изучить процесс кровотока из сердца в аорту.
- Коронарография. Этим методом проверяют состояние сосудов, которые питают сердце.
- Магнитно-резонансная томография сердца. С помощью МРТ можно узнать больше о состоянии сердца, его работе, выявить даже самые малые патологические изменения в нем.
Проведение магнитно-резонансной томографии сердца
- Катетеризация сердца. Проводится она только в крайних случаях, когда используемые методы диагностики дают неодинаковые результаты. С ее помощью доктор уточняет диагноз, определяет вид порока, степень его развития.
Благодаря указанным диагностическим мерам врач ставит точный диагноз, определяет, какой тип порока присутствует у пациента – аортальный стеноз, аортальная недостаточность или же сочетанный аортальный порок.